Congelación de huevos
Introducción
La posibilidad de congelar óvulos humanos, independientemente de que estén fecundados o no, les da a las mujeres que todavía no quieren la maternidad a una edad temprana, más flexibilidad en términos de planificación familiar. Si bien el proceso de congelación se ha utilizado experimentalmente durante décadas, fue solo a través del desarrollo reciente de un "método de congelación por choque", el llamado congelación instantánea, la tasa de óvulos que sobreviven al procedimiento de descongelación y descongelación ha aumentado hasta tal punto que Criopreservación es al menos técnicamente posible. Sin embargo, dado que la congelación de óvulos también está asociada a riesgos y costos, pero sobre todo porque representa una interferencia esencial en el proceso de reproducción humana, los aspectos éticos y sociales de este tema son controvertidos.
historia
Originalmente, el proceso de congelación de un óvulo humano se desarrolló como una variación de la inseminación artificial para poder concebir en un momento posterior en mujeres jóvenes que pudieran prever una pérdida de fertilidad como parte del tratamiento del cáncer con radiación o quimioterapia. . La primera inserción exitosa de un huevo previamente crioconservado tuvo lugar en 1986. Desde que se desarrolló el nuevo método de congelación hace unos años, la tasa de supervivencia de un huevo congelado ha sido generalmente superior al 80%. Hace unos años, la Sociedad Estadounidense de Medicina Reproductiva declaró (Sociedad Americana de Medicina Reproductiva) que ya no ve el proceso de congelar un óvulo humano como un proceso experimental.
Lea más sobre este tema en: Donación de óvulos
¿Cuándo tiene sentido la congelación de huevos?
Ciertas enfermedades, especialmente el cáncer, pueden amenazar la fertilidad debido a la terapia posterior. Esto incluye no solo algunos medicamentos que dañan las células germinales, sino también la radiación en el área pélvica y, por lo tanto, los órganos reproductores o ciertas operaciones pueden tener un impacto negativo en la fertilidad.
Además, si existe una predisposición genética a la pérdida prematura de la función ovárica, la congelación (Criopreservación) de los óvulos también pueden ser útiles. Todas las indicaciones tienen en común que la congelación de óvulos es un procedimiento preventivo, es decir, profiláctico. Por lo tanto, el funcionamiento del ovario en el momento de la extracción y congelación del óvulo es un requisito previo y siempre debe tener lugar antes de que sea probable que se produzcan daños en la función ovárica.
Antes de la quimioterapia
Si es sensato y necesario congelar los óvulos antes de iniciar la quimioterapia depende en gran medida de dos factores principales: la edad del paciente al inicio de la terapia y el agente quimioterapéutico utilizado. Aquí también influyen la dosis y la duración de la ingesta. En general, se puede decir que, por ejemplo, las posibilidades de los pacientes jóvenes sin criopreservación de sus óvulos suelen ser mejores que las de los pacientes mayores, donde la congelación de óvulos es más necesaria para realizar el deseo de tener hijos.
En el caso de la quimioterapia con ciclos de administración frecuentes y en dosis elevadas, se suele recomendar la congelación de los óvulos debido al fuerte efecto sobre la división celular. Sin embargo, en última instancia, la decisión sobre si la criopreservación es médicamente razonable con la forma de terapia seleccionada depende del caso individual y debe discutirse con el equipo de médicos tratante.
Lea más sobre el tema en: Efectos secundarios de la quimioterapia
¿Cuántos huevos debes congelar?
No existe una recomendación única para todos sobre cuántos huevos deben congelarse. Sin embargo, se ha demostrado que un cierto número de óvulos congelados no sobreviven a la criopreservación y mueren. Por lo tanto, no se debe suponer que el número de huevos congelados es igual al número de intentos de embarazo potencial. La probabilidad de un embarazo exitoso posterior aumenta con la cantidad de óvulos criopreservados. Por lo tanto, a menudo se congelan entre 10 y 20 huevos. A menudo, una cantidad tan grande de óvulos solo puede obtenerse en varios ciclos de estimulación hormonal con succión posterior de los óvulos maduros.
¿Se pueden congelar los óvulos ya fertilizados?
Hay dos tipos de criopreservación de huevos. Los óvulos se pueden congelar tanto en forma fertilizada como sin fertilizar. Ambos procedimientos tienen en común que, en primer lugar, se produce una sobreestimulación hormonal de los ovarios basada en fármacos. Esto provoca la maduración simultánea y simultánea de varios óvulos. Luego, estos óvulos maduros se extraen del ovario en una pequeña operación.
Los óvulos adecuados se pueden congelar directamente o fertilizar con el esperma de la pareja o un donante utilizando el método de fertilización in vitro (FIV) o inyección intracitoplasmática de espermatozoides (ICSI). En la llamada etapa pronuclear, es decir, en el estado en el que el ADN materno y paterno aún no se han fusionado, los óvulos fertilizados se congelan. Esto se hace después de agregar un anticongelante, que se supone que previene el daño celular de los cristales de hielo, usando nitrógeno líquido a una temperatura de -196 grados Celsius.
Si el embarazo va a comenzar, los óvulos fertilizados deben descongelarse durante el llamado ciclo de descongelación (Criociclo) primer deshielo. No todas las células aún pueden desarrollarse después de la congelación. Aquellos que pueden hacerlo son trasladados al útero para implantarse allí.
Lea más sobre el tema en: Fertilización artificial
Antecedentes biológico-técnicos
Para poder almacenar con éxito un óvulo humano durante años o décadas y luego usarlo para provocar un embarazo, se deben superar tres obstáculos.
Primero, se deben extraer de la mujer uno o más óvulos maduros y sanos. Como guía, el número requerido es de 10 a 20. Hay tres problemas principales: una mujer sana generalmente solo madura un óvulo por mes, y la calidad de este óvulo disminuye rápidamente a medida que la mujer envejece. Es necesaria una operación bajo anestesia general para la extracción. Para proteger a la mujer de muchos procedimientos, antes del procedimiento se somete a un tratamiento hormonal para aumentar la cantidad de óvulos saltando por ciclo. Como en el tratamiento de fertilidad o fertilidad, se estimula el ovario. Por lo general, este tratamiento hormonal se realiza con el medicamento. Clomifeno en forma de tableta o las hormonas FSH / LH por jeringa. Esto reduce drásticamente el número de operaciones de remoción requeridas, por lo que de 2 a 3 procedimientos de remoción son ahora suficientes para obtener más de 10 óvulos “buenos” para congelar.
Sin embargo, el problema sigue siendo que la calidad de los óvulos de una mujer continúa disminuyendo después de los 25 años. En una persona de 30 años, menos del 50% de los óvulos son capaces de fertilizarse, en una persona de 40 años menos del 20%. Las posibilidades mensuales correspondientes de un embarazo natural son aprox. 20% para una mujer de 30 años y aprox. 5% para una persona de 40 años. Sin embargo, una joven de 25 años que estaría en la edad óptima para una recolección generalmente no ve la necesidad de un examen de detección de huevos, ni tiene los recursos financieros necesarios a mano. Si aún no se ha encontrado la pareja deseada después de los 35 años, o si la carrera profesional es actualmente de mayor interés, el tic-tac del reloj biológico hace que la posibilidad de la criopreservación parezca mucho más seductora. El resultado es que la mujer promedio que desea congelar los óvulos, debido a la fertilidad ya reducida naturalmente, tiene que someterse a varios ciclos de tratamientos hormonales y procedimientos de eliminación para lograr el número requerido de óvulos sanos.
El segundo obstáculo es de carácter técnico. Para permitir que un material biológico dure años sin envejecimiento natural o descomposición por microorganismos que provoquen un final indeseable de la vida útil, la congelación es el método de elección. El problema: si se forman cristales de hielo en el proceso, atraviesan los límites de las células del biomaterial congelado porque tienen bordes afilados. Como resultado, las células se destruyen irreparablemente; al descongelar, solo se presenta lodo. Para prevenir la formación de cristales, agentes anticongelantes, los llamados Crioprotectores - añadido y la congelación se produce muy lentamente (como era habitual en el pasado) o muy rápidamente (nuevo método). Como parte del llamado Vitrificación el material celular se enfría a aproximadamente -200 ° C en poco más de un segundo, preferiblemente con la ayuda de nitrógeno líquido. La desventaja es que no se puede evitar el uso de agentes anticongelantes, algunos de los cuales son tóxicos.
El tercer obstáculo después de la extracción, selección, congelación, descongelación e inseminación artificial con éxito es la tarea de introducir este óvulo en el útero (útero) de la mujer. Dado que a menudo no es una implantación exitosa, especialmente en mujeres mayores, especialmente debido a la reducción del flujo sanguíneo, está legalmente permitido en Alemania introducir hasta tres óvulos fertilizados al mismo tiempo. Sin embargo, esto también conduce cada vez más a embarazos múltiples. Para aumentar las posibilidades de implantación, puede ser necesaria una terapia hormonal previa adicional. Como resultado, una membrana mucosa del útero más pronunciada puede proporcionar una posición inicial más favorable.
Riesgos médicos
Para el niño que ha emergido de un huevo congelado, incluida la inseminación artificial, no se conocen riesgos de enfermedades hereditarias u otras enfermedades que superen el promedio; Miles de niños ya han sido concebidos de esta manera. Sin embargo, debido a la edad de la futura madre, que suele ser avanzada, existe por definición un embarazo de alto riesgo con, en algunos casos, probabilidades considerablemente más altas de numerosas complicaciones del embarazo. El riesgo de aborto espontáneo aumenta significativamente.
Además de los mayores riesgos de un embarazo tardío, la propia mujer también está expuesta directamente a un riesgo superior al promedio para su salud a través de las intervenciones de procedimiento y los tratamientos hormonales. Los efectos indeseables más comunes que pueden ocurrir durante la terapia hormonal que estimula los ovarios son náuseas y vómitos. Un llamado síndrome de hiperestimulación ovárica (OHSS) es menos común. En el caso de esta complicación más grave, en la forma leve y más común, se pueden esperar nuevamente náuseas y vómitos, pero a veces también dolor abdominal. Aproximadamente el 1% de los pacientes desarrollan una forma peor de síndrome de hiperestimulación ovárica, que se asocia con quistes en los ovarios, ascitis (Azsites), Dificultad para respirar (Disnea), así como también se pueden asociar trastornos de la coagulación. Especialmente las mujeres más jóvenes y aquellas con ovarios ricos en ampollas (ovarios poliquísticos) tienen un mayor riesgo de desarrollar síndrome de hiperestimulación ovárica debido a la terapia hormonal.
Lea más sobre el tema en: Síndrome de ovario poliquístico
En última instancia, al decidir sobre la detección de óvulos, también deben tenerse en cuenta los riesgos que surgen de la extracción quirúrgica del óvulo. Este procedimiento, que habitualmente se realiza bajo anestesia general, no es un asunto complicado para el cirujano, pero aunque los riesgos de hemorragia, infecciones, etc. son bastante bajos además de los de una complicación anestésica, nunca se pueden descartar por completo. Por lo tanto, una ponderación concienzuda de las oportunidades, los costos y los riesgos siempre debe preceder a la decisión de dicho procedimiento.
Lea más sobre el tema en: Riesgos de la anestesia general
costos
Por lo general, los costos de los tratamientos hormonales, las intervenciones de extracción, el almacenamiento de óvulos y la inserción de los óvulos, que se incurren como parte del examen de los óvulos, no están cubiertos por el seguro médico. En caso de que surjan costos de seguimiento como resultado de estos tratamientos médicamente innecesarios, estos también deben ser asumidos de manera privada.
Los costos involucrados no son en absoluto insignificantes; solo mantener los óvulos en un llamado criobanco cuesta cientos de euros al año. En general, dependiendo del proveedor, la cantidad de intervenciones de remoción necesarias, etc., se esperan costos en el rango alto de cuatro dígitos o incluso de cinco dígitos.
Implicaciones sociales
En la edad biológicamente óptima para el embarazo, entre los 20 y los 25 años, la mujer promedio en una nación industrial occidental generalmente tiene más probabilidades de estar en formación o al comienzo de su carrera que en una pareja casada o ilegítima. Por lo tanto, la maternidad intencional solo ocurre en casos individuales. Se espera que la mujer emancipada siga al hombre en términos de educación y avance profesional. Además, debido a la falta de asociaciones familiares numerosas y de un respaldo social y estatal suficiente en el cuidado de los niños en Alemania, no se da de hecho una coexistencia sin problemas de la familia y el trabajo de ambos padres. Muchas parejas solo deciden "en el último minuto" por una familia que a menudo es bastante pobre en número.
La posibilidad de congelar un óvulo indudablemente le da a la mujer individual más espacio para maniobrar en la planificación familiar, ya que entonces es posible posponer la fundación o expansión de la familia hasta un punto en el tiempo más allá de la fase de fertilidad natural. El problema es que la existencia de esta opción (especialmente cuando el empleador corre con los costos, por ejemplo) también permite que la sociedad espere que las mujeres realmente aprovechen esta opción, por ejemplo, para dedicarse a un trabajo en sus "mejores" años. y no formar una familia. Es muy cuestionable si es más probable un equilibrio entre el trabajo y la vida a la edad de 40 o incluso a los 50. Sin embargo, desde un punto de vista médico, no es estrictamente aconsejable posponer el inicio de una familia más allá del trabajo, es decir, hasta la edad de jubilación. En general, los padres más jóvenes también están mejor equipados que las personas mayores "vivaces" para hacer frente a los obstáculos de la crianza de los hijos.
¿En qué medida la existencia de la posibilidad de un óvulo humano con el propósito de un desplazamiento artificial reproducción Poder congelar es deseable desde un punto de vista ético, y queda por ver hasta qué punto el ejercicio de esta opción tiene sentido social.
En resumen, solo se puede decir que el proceso de criopreservación ha salido de la etapa experimental en términos médicos y técnicos y es rutinariamente posible, pero no exento de riesgos. Sin embargo, en términos biológicos, un embarazo natural entre los 20 y los 25 años (excepto en casos excepcionales como el cáncer) siempre es superior a la maternidad tardía con la ayuda de la medicina reproductiva y, por lo tanto, es preferible.
Ilustración de un óvulo
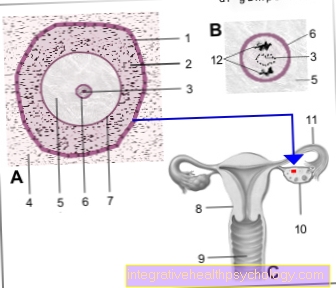
- Cuenca -
Folículos de membrana basal - Capa granular
(capa rica en semillas
de las células del folículo) -
Epitelio estratificado
cuboideum - Gránulos -
Nucleolo - Tejido básico del ovario -
Estroma ovárico - Óvulo - Ovocytus
- Nucleo celular - Núcleo
- Piel de vidrio - Zona pelúcida
- Útero - útero
- Funda - vagina
- Ovario - Ovario
- Trompas de Falopio - Tuba uterina
- Cuerpos polares
Puede encontrar una descripción general de todas las imágenes de Dr-Gumpert en: ilustraciones médicas



















-augentropfen.jpg)