Tratamiento de la embolia pulmonar.
Tratamiento de la embolia pulmonar.
En caso de embolia pulmonar aguda debe primero coágulo ser resuelto. Para no agravar los síntomas, el paciente en una posición sentada almacenado y utilizando una sonda nasogástrica oxígeno previsto. Además, los pacientes sedado y el dolor a través Administración de morfina tratado.

Al Embolus para disolver, se administran por vía intravenosa de 5.000 a 10.000 unidades de heparina. Las inyecciones en el músculo deben evitarse a toda costa. En caso de parada cardiaca por embolia pulmonar grado 4, se debe iniciar inmediatamente la reanimación cardiopulmonar con compresiones torácicas e intubación La terapia específica para la disolución del coágulo ofrece varias opciones.
En la etapa 1 y 2 de la embolia, el Embolus tratado con heparina. La heparina activa los factores inhibidores que inhiben la formación de coágulos en el organismo y potencia sus efectos. Esto significa que la heparina es principalmente el agente profiláctico de elección, siempre que no existan contraindicaciones.
además, el pulmón incluso uno espontáneo fibrinolítico Actividad y, por lo tanto, puede disolver el émbolo en cuestión de días a semanas. en el Etapa 3 y 4 la embolia pulmonar se convierte en uno Terapia de fibrinólisis usado. Esto se hace usando Estreptoquinasa el propio cuerpo Plasmina activado. Esto sirve al resolución de coágulos y, por tanto, tanto el Embolus, así como el original trombodisolver, por ejemplo, en las venas de las piernas.
Además de estos métodos farmacológicos de disolución de coágulos, también puede intervenciones operativas o mecánicas son usados. Las principales indicaciones para la disolución invasiva del coágulo son las contraindicaciones para la fibrinólisis.
Estos incluyen especialmente
- operaciones importantes anteriores en las últimas 3 semanas,
- un accidente cerebrovascular previo de causa desconocida,
- tendencias hemorrágicas conocidas y
- Sangrado del tracto gastrointestinal en los últimos meses.
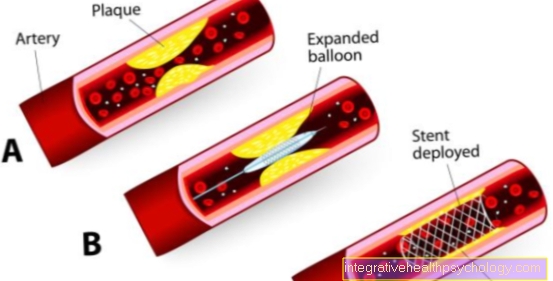
en el Etapa 3 o 4 una embolia, si está contraindicado para un Fibrinolisis, el émbolo por medio de un Catéter acerca de corazón derecho remoto. los embolectomía pulmonar es el último recurso para resolver un embolia. Aquí los pacientes son enviados a Máquina de soporte vital cerrado y las arterias afectadas se abrieron a la vista. Así es como se puede succionar el émbolo de la arteria. Sin embargo, dado que este procedimiento está asociado con una tasa de mortalidad del 25%, esta medida solo se toma si los otros intentos de terapia han fallado.
Heparina para la embolia pulmonar
La heparina es la sustancia principal de los anticoagulantes no orales, lo que significa que esta sustancia debe inyectarse para su administración.
Hay varias heparinas diferentes que difieren en su estructura química y, por lo tanto, pueden tener diferentes duraciones de acción, vías de aplicación y efectos secundarios.
El principal mecanismo de acción es el mismo para todas las heparinas, a saber, la inhibición de varios niveles de la coagulación sanguínea del propio cuerpo.
Un efecto secundario poco común pero importante, especialmente de las heparinas no fraccionadas, es la trombocitopenia inducida por heparina (HIT para abreviar). Esto puede conducir a la formación de anticuerpos, lo que puede resultar en una disminución masiva de plaquetas sanguíneas.
Por lo tanto, es importante controlar los valores sanguíneos con regularidad cuando se administran heparinas para poder identificar y evitar complicaciones adicionales en una etapa temprana.
En el contexto de una embolia pulmonar, la mayor parte de la heparina no fraccionada se usa inicialmente en una dosis alta, que debe administrarse por vía intravenosa mediante una infusión. Posteriormente, la terapia se puede cambiar a heparina de bajo peso molecular. Este se inyecta por vía subcutánea, es decir, debajo de la piel, y se dosifica de manera diferente dependiendo del peso corporal y la función renal.
Lisis en una embolia pulmonar
Dependiendo de la medida en que el trombo obstruya los vasos pulmonares en una embolia pulmonar, el cuadro clínico puede variar en gravedad. Si se trata de un trombo (coágulo de sangre) comparativamente grande, que bloquea grandes partes de la circulación pulmonar, la embolia pulmonar puede llevar a la necesidad de reanimación.
En tal caso, suele haber un estrés agudo en el corazón derecho, ya que la sangre se acumula frente al trombo y el gasto cardíaco ya no puede compensarlo suficientemente. Entonces se habla de inestabilidad hemodinámica, que, además de la obligación de resucitar, es una indicación para la terapia de lisis.
Por esto, una sustancia se suele llamar Alteplasa utilizado, que actúa como activador del plasminógeno tisular. El plasminógeno tisular es una molécula endógena que ayuda a disolver los trombos nuevamente. Este proceso se llama fibrinólisis.
Como parte de una terapia de lisis, esta se imita farmacéuticamente para poder exponer el vaso bloqueado al flujo sanguíneo de nuevo en la medida de lo posible. Al mismo tiempo, debe tener lugar la anticoagulación (inhibición de la coagulación de la sangre) con heparina para prevenir la formación de un nuevo trombo.
La terapia de lisis siempre se asocia con un mayor riesgo de hemorragia, por lo que solo debe llevarse a cabo en condiciones de hospitalización. También hay una serie de contraindicaciones para la terapia de lisis. Sin embargo, tan pronto como existe la obligación de reanimar, estos dejan de aplicarse, ya que la vida del paciente está en grave peligro en tal caso.
Cirugía de embolia pulmonar
La intervención quirúrgica para la embolia pulmonar rara vez se realiza y suele ser la última opción de tratamiento. Solo cuando fallan otras medidas terapéuticas como la lisis, la anticoagulación y la reanimación, se puede considerar una operación.
Esto a su vez se asocia a un alto riesgo propio de complicaciones adicionales y suele exigir un buen estado general previo del paciente. Para poder extirpar quirúrgicamente el trombo, la circulación cardiopulmonar debe eliminarse temporalmente del cuerpo y controlarse mediante una máquina cardiopulmonar. Durante este tiempo, el cirujano puede intentar eliminar el trombo ya sea mecánicamente mediante un catéter o mediante lisis local.
Guía
Existen varias pautas de diferentes asociaciones profesionales para el tratamiento de la embolia pulmonar. Estos son simplemente una ayuda para la toma de decisiones para los médicos tratantes, sin ser legalmente vinculantes.
Resumen la situación actual del estudio y la incorporan al esquema terapéutico respectivo. Dependiendo del cuadro clínico, luego brindan pautas para el procedimiento adicional.
Las ventajas y desventajas de varias opciones de terapia también se pueden encontrar en las pautas para tener esto en cuenta al tomar una decisión individual para el caso respectivo. Por regla general, estas directrices se renuevan y actualizan cada pocos años para que se pueda registrar el estado actual de la investigación.
Para grupos de pacientes especiales, como personas mayores o mujeres embarazadas, la información más importante para su terapia se registra en las directrices para que no se pase por alto nada en "casos excepcionales".
El AWMF, el grupo de trabajo de las sociedades profesionales médicas científicas e.V. es una fusión de numerosas sociedades profesionales en Alemania y una de las mayores plataformas de directrices. Sobre el tema de la “embolia pulmonar”, por ejemplo, la actual directriz fue publicada por la Sociedad Alemana de Angiología a finales de 2015 y puede consultarse de forma gratuita en Internet.
Anticoagulantes anticoagulantes
La anticoagulación es una terapia anticoagulante. Después de una embolia pulmonar, se deben usar medicamentos para contrarrestar un nuevo trombo con el fin de prevenir una embolia pulmonar o disolver el trombo existente.
La anticoagulación es adecuada como opción de terapia, que se puede llevar a cabo con la ayuda de varias sustancias. En la mayoría de los casos, es necesaria la anticoagulación durante al menos tres meses después de tal evento.
Las sustancias preferidas son Marcumar®, nuevos anticoagulantes directos orales como Xarelto® o heparinas de bajo peso molecular como Clexane®. Todos inhiben la propia cascada de coagulación sanguínea del cuerpo de diferentes maneras y, por lo tanto, pueden mostrar diferentes interacciones y efectos secundarios.
Usted también puede estar interesado en: ¿Cuáles son las posibilidades de supervivencia con una embolia pulmonar?
Marcumar®
Marcumar® es el nombre comercial del fenprocumón, una sustancia que inhibe la función de la vitamina K en el cuerpo. La vitamina K es necesaria para la producción de varios componentes de la cascada de coagulación en el hígado; si no hay vitamina K funcional, no se pueden formar los factores de coagulación y se altera la coagulación de la sangre.
Dado que la producción de estos factores de coagulación generalmente toma varios días, Marcumar® como fármaco es generalmente relativamente difícil de controlar y requiere un control regular de la actividad de coagulación de la sangre. Para ello se suele determinar el INR (International Normalized Ratio), valor que puede aportar información sobre el alcance de la anticoagulación. Tras una embolia pulmonar se suele buscar un valor entre 2 y 3 a largo plazo.
En el caso del uso prolongado de Marcumar, también debe tenerse en cuenta que puede haber interacciones entre este medicamento y otros medicamentos e incluso alimentos. Estos pueden conducir tanto a un aumento del efecto con un mayor riesgo de hemorragia como a un efecto debilitado con un mayor riesgo de trombosis. Y por último, pero no menos importante, Marcumar® debe cambiarse a heparina a tiempo antes de las intervenciones quirúrgicas debido a su mejor capacidad de control.
Xarelto®
Xarelto® es el nombre comercial de una sustancia llamada rivaroxaban. Pertenece al grupo de los nuevos anticoagulantes orales e inhibe la coagulación de la sangre del propio organismo. A diferencia del Marcumar® convencional, Xarelto® se puede controlar relativamente bien y no requiere una inyección, ya que este medicamento se puede tomar en forma de tabletas.
El control regular de los parámetros de coagulación individuales no suele ser necesario con Xarelto®. Sin embargo, esta sustancia no debe administrarse durante el sangrado activo o durante el embarazo y la lactancia. También se requiere extrema precaución en el caso de insuficiencia renal grave y en combinación con otras sustancias anticoagulantes, ya que esto puede resultar en un mayor riesgo de hemorragia.
Después de una embolia pulmonar, Xarelto® generalmente se toma dos veces al día durante las primeras tres semanas después del evento, luego solo una vez al día hasta que se suspende el medicamento.
Lea también:
- Xarelto® y alcohol
Clexane®
Clexane® es el nombre comercial de la enoxaparina, una heparina de bajo peso molecular.
Como todas las heparinas de este grupo, Clexane® también debe inyectarse por vía subcutánea una o dos veces al día y generalmente se dosifica de acuerdo con el peso corporal. Se requiere especial precaución en el caso de insuficiencia renal o hepática grave, donde generalmente es necesario un ajuste de dosis.
De lo contrario, esta sustancia suele ser bien tolerada y también se usa durante el embarazo y la lactancia.
Duración de la terapia
Dependiendo de la medida en que los vasos pulmonares estén bloqueados por el coágulo, los afectados presentan síntomas graves o menos graves. Sin embargo, la embolia pulmonar generalmente se asocia con falta de aire aguda y requiere tratamiento hospitalario. En el hospital, en función de diversos factores de riesgo, suele iniciarse la terapia anticoagulante, que habitualmente debe continuarse de tres a seis meses para evitar recurrencias.
El tratamiento agudo en el hospital suele durar de una a dos semanas, siempre que no haya más complicaciones. Una razón importante para el tratamiento hospitalario es la monitorización de la función cardíaca, que es necesaria en la mayoría de los casos, ya que la embolia pulmonar suele imponer una tensión adicional aguda al corazón derecho.Pero los procedimientos de diagnóstico por imágenes y los controles de laboratorio generalmente solo se pueden realizar en un entorno hospitalario.
Tratamiento de la embolia pulmonar durante el embarazo.
Debido a los numerosos cambios hormonales en el cuerpo de una futura madre, el embarazo se asocia en principio con un mayor riesgo de desarrollar una embolia pulmonar.
Dependiendo de la fuente, se indica un aumento de riesgo de tres a cuatro veces. Al diagnosticar una embolia pulmonar en una paciente embarazada, surgen dificultades porque el feto no quiere exponerse a la radiación, pero la TC suele ser el estándar de oro.
En mujeres embarazadas, por lo tanto, a menudo se usa una imagen de ultrasonido de las venas profundas de las piernas, la ubicación más común para los trombos.
La anticoagulación debe garantizar que se mantenga durante todo el embarazo y sea de al menos tres meses. Los agentes de elección son heparinas de bajo peso molecular como Clexane®
Estos también se pueden administrar sin problemas durante el embarazo. Alternativamente, también se puede administrar fondaparinux, una heparina sintética. De hecho, Marcumar® está contraindicado y solo debe usarse bajo indicaciones estrictas y si otras opciones de terapia han fallado.
Los nuevos anticoagulantes orales directos como Xarelto® están absolutamente contraindicados durante el embarazo. Estos no deben usarse en pacientes embarazadas. Si es posible, no se debe utilizar la terapia de lisis, ya que esto aumenta significativamente el riesgo de hemorragia para la madre y el feto y puede provocar complicaciones graves. En este caso, deben preferirse los procedimientos intervencionistas que utilizan catéteres para reabrir el vaso afectado.
Leer más sobre el tema:
- Embolia pulmonar en el embarazo
- Clexane® en el embarazo