Función del páncreas
Introducción
El páncreaspáncreas) es una glándula y se puede dividir en dos partes tanto en términos de su estructura microscópica como en términos de su función.
La parte exógena es responsable de la producción de enzimas digestivas, mientras que la parte endógena es esencial para la producción de diversas hormonas.
Estructura del páncreas
El páncreas pesa entre 50 y 120 gramos, tiene entre 1 y 2 centímetros de grosor y entre 14 y 18 centímetros de largo. Si observa el páncreas desde fuera, puede dividirlo aproximadamente en tres partes:
- Cabeza pancreática
- Cuerpo pancreático
- Cola pancreática
El jugo digestivo se compone de pequeños (exocrino) Se producen lóbulos glandulares que liberan la secreción en conductos finos que se unen en el medio del páncreas para formar un gran conducto excretor. Este conducto termina en el duodeno. Aproximadamente 1,5 millones de pequeños grupos de células de los islotes que producen insulina y otras hormonas (parte endocrina).
Ubicación del páncreas
El páncreas se encuentra en la parte posterior de la parte superior del abdomen y forma el borde posterior de la Bursa omental. Este es un pequeño espacio en la parte superior del abdomen que está delimitado por el estómago, el pequeño peritoneo, el hígado, el páncreas y el bazo.
El páncreas se encuentra casi a través del abdomen y, por lo tanto, "cruza" por delante de la columna del otro lado. Esto es particularmente importante porque esta ubicación puede causar lesiones más frecuentes en el páncreas, por ejemplo, si se cae sobre el manillar de una bicicleta.
El páncreas produce dos tipos principales de enzimas y hormonas. Estos dos tipos son producidos por diferentes partes del páncreas.
Una vez de la parte exocrina, estos productos se transportan más al intestino delgado y una vez de la parte endocrina, estos productos se liberan directamente a la sangre.
El conducto del páncreas, que permite el transporte de las enzimas digestivas a la parte exocrina, termina en el duodeno y no en la parte superior del intestino delgado. Allí suele terminar junto con el conducto de la vesícula biliar.
Ilustración del páncreas
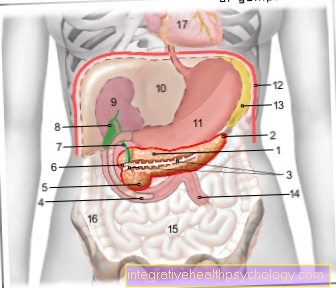
- Cuerpo de
Páncreas -
Cuerpo pancreatis - Cola de la
Páncreas -
Cauda pancreatisauda - Conducto pancreático
(Curso principal de ejecución) -
Conducto pancreático - Parte inferior del duodeno -
Duodeno, pars inferior - Cabeza del páncreas -
Caput pancreatis - Adicional
Conducto pancreático -
Conducto pancreático
accesorio - Conducto biliar principal -
Conducto biliar común - Vesícula biliar - Vesica biliaris
- Riñón derecho - Ren dexter
- Hígado - Hepar
- Estómago - Huésped
- Diafragma - Diafragma
- Bazo - Hundir
- Yeyuno - Yeyuno
- Intestino delgado -
Tenue intestinal - Colon, parte ascendente -
Colon ascendente - Pericardio - Pericardio
Puede encontrar una descripción general de todas las imágenes de Dr-Gumpert en: ilustraciones medicas
Parte exógena del páncreas
La parte exógena del páncreas (páncreas) se utiliza para producir enzimas digestivas.
Todos los días se forman entre 1,5 y 2 litros de secreción, que consisten en enzimas digestivas, agua e iones.
Esto pasa a través de pequeños pasajes de ejecución hacia el pasaje de descarga principal (Conducto pancreático - conducto pancreático), que desemboca en una parte del intestino delgado llamada duodeno (Duodeno), se abre.
Las enzimas producidas por el páncreas se utilizan para descomponer los tres componentes principales de los alimentos:
- la lipasa se usa para descomponer la grasa
- La alfa-amilasa (también presente en la saliva) se usa para descomponer los carbohidratos.
- sirven para descomponer las proteínas
- Tripsinógeno
- Quimotripsinógeno
- Elastasa
Muchas de estas enzimas todavía se encuentran en su forma inactiva en el páncreas. Solo se activan después de llegar al intestino delgado. Esto sirve para proteger al páncreas de la autodigestión.
Usted también puede estar interesado en: Tarea de las enzimas en el cuerpo humano.
Porción endógena del páncreas
La parte endógena constituye la minoría, en lo que respecta a la parte del tejido pancreático. Consiste en el llamado Islas Langerhansque principalmente fuera A celdas, Células B y Células D consistir.
Aquí es donde se producen las hormonas del páncreas, que luego se liberan directamente a la sangre.
- Las células A, que constituyen aproximadamente el 20% de los islotes de Langerhans, producen glucagón
- Las células B, que constituyen aproximadamente el 75%, producen insulina.
- El 5% restante está compuesto por células D, que producen la hormona somatostatina.
- Las células PP, que sintetizan el polipéptido pancreático, constituyen una proporción muy pequeña
Función del páncreas
El páncreas tiene dos funciones importantes que deben distinguirse entre sí. Por un lado, es la glándula digestiva más grande e importante y, por otro lado, regula el nivel de azúcar en sangre a través de la hormona insulina.
Como glándula digestiva, el páncreas produce alrededor de 1,5 litros de jugo digestivo (también como Jugo pancreatico designado). Este jugo contiene sustancias que el cuerpo humano necesita para
- carbohidratos
- Grasas y
- Claras de huevo
que se encuentran en los alimentos, para descomponerse en trozos cada vez más pequeños, es decir, para ser digeridos. Estas sustancias también se denominan enzimas digestivas (Amilasas, lipasas, proteasas). Dado que el páncreas libera su jugo digestivo a través de un conducto de salida directamente al duodeno, esta función del páncreas se denomina "exocrino"(separándose de las glándulas hacia el exterior).
Además de esta función de la glándula exocrina, el páncreas también tiene un componente glandular endocrino. Endocrino significa que algo se libera directamente en la sangre sin un conducto. En el páncreas, alrededor del 2% del órgano cumple una función endocrina. Estas partes del páncreas también se denominan "islotes de Langerhans" porque las células endocrinas se agrupan en forma de islas y producen hormonas pancreáticas, por ejemplo, insulina. Esta parte del páncreas regula el nivel de azúcar en sangre liberando hormonas, especialmente después de consumir alimentos ricos en carbohidratos.
Con la producción de las hormonas insulina y glucagón, el páncreas juega un papel central en la regulación de los niveles de azúcar en sangre. La palabra de moda aquí es glucosa, que es un sustrato importante, si no el más importante, para el suministro de energía del cuerpo.
La hormona glucagón asegura un mayor suministro de glucosa en la sangre. En el hígado y los músculos, por ejemplo, asegura que se produzca nueva glucosa (Gluconeogénesis) y las reservas de glucosa se descomponen con la liberación de moléculas de glucosa individuales (Glucogenólisis). Esto es especialmente necesario cuando el cuerpo necesita energía.
El antagonista del glucagón es la insulina, que también es producida por el páncreas. Su función es que la glucosa se absorba de la sangre a las células y se metabolice o se almacene en las tiendas. La insulina se produce cada vez más después de que se consumen los alimentos porque una cantidad particularmente grande de glucosa se lava a la orilla con los alimentos.
El jugo digestivo y las hormonas se producen en gran medida de forma independiente entre sí. Esto significa que ambas funciones del páncreas pueden alterarse independientemente una de la otra si se produce un daño en el páncreas por cualquier motivo.
También puede leer sobre esto:
- Funciones del páncreas
- Enzimas pancreáticas
El papel del páncreas en la digestión.
La liberación de jugo digestivo por el páncreas es estimulada por la ingesta de alimentos. El sistema nervioso autónomo identifica la ingesta de alimentos cuando la pared del estómago se expande a través del relleno y reacciona activando el páncreas. Además, varias hormonas como la secretina (del duodeno) conducen a la liberación de jugo digestivo.
En el páncreas mismo, las sustancias (enzimas) que componen el jugo pancreático se almacenan como los llamados precursores. Esto significa que todavía no pueden descomponer el almidón, las proteínas y las grasas. Solo después de haber sido liberadas del páncreas a través del conducto excretor, estas sustancias surten efecto en su destino, el intestino delgado.
La composición del jugo digestivo depende del tipo de alimento consumido. Si, por ejemplo, se consumen alimentos muy grasos, más enzimas que descomponen la grasa (las llamadas Lipasas) liberado.
En ausencia de estas enzimas, los componentes de los alimentos no se descomponen adecuadamente y el intestino no puede absorberlos en el torrente sanguíneo. Esto hace que los alimentos no digeridos se muevan más a través de los intestinos, provocando gases y diarrea.
Además, la falta de absorción de nutrientes puede provocar más síntomas como pérdida de peso, falta de vitaminas y trastornos funcionales de los órganos.
Papel del páncreas en la regulación del azúcar en sangre
La segunda función del páncreas es la regulación del azúcar en sangre, que interviene cuando se ingieren alimentos ricos en carbohidratos. En respuesta al aumento de los niveles de azúcar en sangre, las células B pancreáticas liberan insulina porque es la única hormona de nuestro cuerpo que puede reducir los niveles de azúcar en sangre.
La insulina permite el azúcar, especialmente el azúcar de uva (Glucosa) se puede absorber de la sangre a las diversas células del cuerpo. La dextrosa es la fuente de energía más importante para todas las células del cuerpo.
El hígado y las células musculares en particular pueden absorber una gran cantidad de azúcar en poco tiempo. Allí, el azúcar se almacena o se convierte directamente en energía.
Por el contrario, cuando el nivel de azúcar en sangre desciende bruscamente, las células A del páncreas liberan la hormona glucagón. El glucagón hace que el hígado libere las reservas de azúcar y, por lo tanto, aumenta el nivel de azúcar en sangre. Por lo tanto, las células del cuerpo continúan recibiendo glucosa y obtienen suficiente energía para mantener su función.
También te puede interesar este tema: Hipoglucemia: ¿qué sucede si tiene un nivel bajo de azúcar en sangre?
Apoyo de la función del páncreas.
Para enfermedades del tracto digestivo y para apoyar la función del páncreas, se recomiendan comidas bien toleradas y alimentos ligeros. Las comidas bajas en grasas y carbohidratos alivian el páncreas. La fibra dietética, por otro lado, son componentes alimenticios no digeribles que tienen varias propiedades que promueven la salud, pero en exceso también pueden provocar flatulencia e indigestión.
También puede ser útil mantener el nivel de azúcar en sangre lo más constante posible y no dejar que suba muy rápidamente. Esto se puede lograr, por ejemplo, utilizando productos integrales en lugar de alimentos con azúcares simples como los dulces.
La medida más importante para apoyar la función del páncreas es abstenerse de consumir alcohol. Aproximadamente el 80% de todas las pancreatitis ocurren como resultado del consumo excesivo de alcohol. Para problemas digestivos agudos o crónicos, los suplementos de enzimas pueden ayudar al páncreas proporcionando las enzimas que faltan para la digestión.
Se dice que algunos tés, plantas y hierbas que contienen sustancias amargas estimulan la digestión. Básicamente, es recomendable una alimentación equilibrada y regular y hacer suficiente ejercicio.
¿Cómo se puede estimular la función del páncreas?
Una disfunción manifiesta del páncreas no se puede compensar por completo. Sin embargo, hay algunas cosas que puede hacer para facilitar su vida:
- Los alimentos bien masticados (masticados al menos 40 veces) ya están predigeridos en la boca por las enzimas contenidas en la saliva y ejercen menos presión sobre el páncreas.
- Varias comidas pequeñas significan menos trabajo para el páncreas a la vez
- La fibra de fácil digestión estimula la secreción de lipasa (enzima digestiva de grasas)
- Una dieta baja en grasas y evitar el alcohol y los productos terminados con numerosos aditivos alivian el páncreas.
- Las sustancias amargas en la boca aseguran que se estimula la digestión y también estimulan el páncreas. Rico en sustancias amargas son z. B. pomelos, achicoria, alcachofas, diente de león y complementos alimenticios amargos especiales.
- Las enzimas pancreáticas también se pueden reemplazar por preparaciones enzimáticas. Existen tanto preparaciones naturales como medicamentos en dosis altas para esto.
¿Cómo se puede probar la función del páncreas?
Una parte poco activa del páncreas que participa directamente en la digestión a menudo se puede identificar mediante simples quejas. La digestión se ve afectada porque se pueden producir menos jugos digestivos. Las consecuencias suelen ser una sensación de saciedad, flatulencia y heces grasosas viscosas, especialmente después de comidas abundantes, grasas y ricas en proteínas. Si se sospecha una disfunción de este tipo, se puede tomar una muestra de heces en el consultorio del médico o en el hospital.
Esto se examina en busca de la enzima elastasa, que es producida por el páncreas y excretada después de la digestión. Si las heces contienen muy poca elastasa, es probable que el páncreas esté poco activo. Alternativamente, las heces pueden ser examinadas por su contenido de grasa, aquí se aplica la regla general: cuanto más grasa contengan las heces, menos podría ser digerida por los jugos pancreáticos.
Leer más sobre el tema: Páncreas hipoactivo
Recuentos sanguíneos del páncreas
Dependiendo de la sospecha de enfermedad del páncreas, se determinan diferentes valores sanguíneos.
En la inflamación aguda del páncreas (pancreatitis aguda) no solo midió la proteína C reactiva (PCR), que suele estar aumentada en cada proceso inflamatorio, sino también las enzimas lipasa, elastasa y amilasa.
Estas enzimas digestivas son producidas por la parte exocrina del páncreas y, por lo tanto, sirven como buenos parámetros de medición para la inflamación del órgano.
Con un consumo de alcohol de 50 a 80 gramos por día, la transferrina deficiente en carbohidratos (CDT), por lo que es un buen indicador de alcoholismo. Sin embargo, este valor también puede incrementarse en cirrosis primaria barata o carcinoma hepatocelular.
Cuando la parte exocrina del páncreas ya no puede producir suficientes enzimas (insuficiencia pancreática exocrina), la proporción de estas enzimas en las heces también disminuye. Por lo tanto, si existe una sospecha, se determina la elastasa en las heces.
Si existe la sospecha de disminución del trabajo del páncreas endocrino (insuficiencia pancreática endocrina), el glucagón y la insulina se determinan en la sangre. Como regla general, se utilizan los mismos diagnósticos para diagnosticar la diabetes mellitus. No solo se determina la insulina, sino también el azúcar en sangre. Debe hacerse una distinción entre diabetes mellitus tipo 1, en última instancia una deficiencia absoluta de insulina, y diabetes mellitus tipo 2, una deficiencia relativa de insulina.
El páncreas y la diabetes
En el caso de la diabetes (Diabetes mellitus) es una deficiencia (relativa) de insulina por la "hipoglucemia" de la sangre que es típica de la enfermedad (Hiperglucemia) responsable. La función de la somatostatina producida por las células D inhibe principalmente la producción y liberación de muchas otras hormonas, como el glucagón y la insulina. También inhibe la secreción de enzimas digestivas producidas por el páncreas.
La diabetes mellitus tipo 1 es provocada por anticuerpos en el sistema inmunológico contra las propias células productoras de insulina del cuerpo (los llamados autoanticuerpos). Esto significa que el propio sistema inmunológico del cuerpo destruye estas células de los islotes por razones desconocidas, por lo que el páncreas no puede producir nada o muy poca insulina. Este tipo de diabetes generalmente se diagnostica en la infancia o en la adultez temprana. Los síntomas característicos son
- Pérdida de peso
- sensación constante de sed
- micción frecuente
- Impotencia y
- fatiga
Las otras funciones del páncreas no se ven afectadas en la diabetes tipo 1. Esto significa que solo la insulina faltante se suministra en forma artificial para el tratamiento de la diabetes tipo 1. Hasta el momento no existe una terapia para curar esta forma de diabetes.
La situación es diferente con la diabetes mellitus tipo 2. Aunque hay suficiente insulina disponible, esta ya no puede funcionar correctamente en su ubicación objetivo, las células del cuerpo. Se habla de la llamada resistencia a la insulina, porque los receptores correspondientes ya no reaccionan a su hormona diana. Al principio, el páncreas reacciona aumentando la producción de insulina, pero en algún momento no puede producir suficiente insulina para controlar los niveles de azúcar en sangre. Entonces se habla de una diabetes mellitus tipo 2.
Las enfermedades de la parte exocrina del páncreas, que cumple la función digestiva, pueden en casos muy raros ser la causa del desarrollo de diabetes mellitus.
También te puede interesar este tema: Dieta en diabetes












.jpg)