Embolia pulmonar
Sinónimos en un sentido más amplio
Infarto de pulmón, embolia pulmonar, embolia pulmonar; Embolia de arteria pulmonar, pulmones
Español: embolia pulmonar
Definición de embolia pulmonar
Una embolia pulmonar es el resultado de un coágulo de sangre que se lava (trombosis) que obstruye una arteria pulmonar. Esto aumentará la proporción de pulmón Ya no se suministra sangre detrás del émbolo (tapón de obstrucción).
El resultado es que los vasos sanguíneos restantes (arterias) tienen que compensar el flujo sanguíneo en el vaso bloqueado. Como resultado, la presión arterial aumenta en el Circulación pulmonar. Es el Presión arterial Aumento de la circulación pulmonar durante un largo período de tiempo, existe el riesgo de sobrecarga cardíaca con arritmias cardíacas potencialmente mortales.

Frecuencia (epidemiología)
Ocurrencia en la población
De acuerdo con la incidencia de embolias pulmonares en mujeres, las mujeres también se ven afectadas predominantemente por embolias pulmonares.
En Alemania aprox. 20.000 - 40.000 embolias pulmonares mortales registrado.
En aproximadamente el 50% de todos los casos, si hay una trombosis, también se puede probar médicamente una embolia pulmonar. Sin embargo, el paciente solo nota una fracción de todos los émbolos.
Causas de la embolia pulmonar
La embolia pulmonar es causada por un trombo (Coágulo hecho de componentes sanguíneos), que generalmente se lava en los vasos pulmonares desde la gran circulación del cuerpo y los reubica. El riesgo de desarrollar un trombo no es el mismo para todas las personas; como ocurre con muchas otras enfermedades, existen factores de riesgo y factores protectores especiales que promueven o previenen la formación de un trombo.
Gran parte de los trombos que causan la embolia pulmonar provienen de las venas profundas de las piernas. Los trombos se forman aquí, entre otras cosas. durante largas fases de inactividad (consulte: Trombosis en la pierna).
El hecho de que alguien no se mueva durante un largo período de tiempo puede ocurrir en el transcurso de un accidente en el que se produzcan fracturas y lesiones en y en las piernas, lo que hace que el paciente tenga que permanecer acostado en la cama durante mucho tiempo.
Leer más sobre el tema: Ardor en las piernas
Otro factor de riesgo radica en las prótesis de rodillas, caderas y otras articulaciones, ya que aquí tampoco se pueden evitar daños en los vasos sanguíneos. Los trombos pueden formarse más fácilmente sobre el daño. Además, los pacientes después de las prótesis a menudo no pueden moverse por completo, por eso uno de los objetivos de la cirugía es hacer que los pacientes operados se pongan de pie lo más rápido posible para minimizar el tiempo de reposo y, por lo tanto, el riesgo de formación de trombos.
Además de las operaciones en las articulaciones, el riesgo generalmente aumenta después de operaciones de cualquier tipo.
Otro grupo de factores de riesgo son las patologías genéticas (expresiones no naturales de genes), p.ej. la mutación del factor V Leiden.
También existe un mayor riesgo de embolia pulmonar durante el embarazo. Las niñas y las mujeres que usan la píldora también tienen un mayor riesgo de desarrollar una trombosis y, por lo tanto, una embolia pulmonar. Lea más sobre el tema en: Riesgo de trombosis de la píldora
Si existen más trastornos en el equilibrio hormonal o metabólico, hay que señalar que también se favorece la formación de trombos.
El tabaquismo y la obesidad no deben despreciarse como factores de riesgo de embolia pulmonar.
Otro factor de riesgo muy relevante es la inmovilización de las piernas durante viajes largos. El problema aquí es que la sangre ya no circula correctamente y por lo tanto se estanca en las piernas (estasis). ¿Debería saber que está planeando un viaje largo (p.ej. Viaje aéreo), es especialmente recomendable que los pacientes con otros factores de riesgo (como se describió anteriormente) reciban una única inyección de heparina con el médico de familia. Esto reduce la coagulación de la sangre durante los días siguientes y, por lo tanto, el riesgo de desarrollar un trombo.
Si hay casos conocidos de trombosis y embolia pulmonar en la familia, un médico debe discutir hasta qué punto el paciente tiene factores de riesgo y si se deben tomar medidas profilácticas.
Leer más sobre el tema:
- Causas de la embolia pulmonar
Aparición
En la mayoría de los casos, el punto de partida de una embolia pulmonar es una trombosis de la trombosis de la vena de la pierna (Trombosis de las venas de las piernas, aprox.60%) o Trombosis de la vena pélvica (al rededor de 30%). En la fase inicial del desarrollo de la trombosis, un trombo es inestable y puede desprenderse de la pared de la vena. Esta pieza rota, que médicamente se conoce como émbolo, ahora nada de regreso al corazón a través del torrente sanguíneo y desde allí se bombea a los pulmones. Allí, los vasos se estrechan de nuevo y la embolia obstruye el vaso y el torrente sanguíneo pulmonar detrás de él.
Embolia pulmonar por volar
Según la opinión de hoy, volar aumenta ese riesgo para trombosis de las venas de las piernas y embolia pulmonar. La razón de esto es, por un lado, el mayor tiempo sentado, por otro lado, la presión de aire más baja aumenta ligeramente la coagulación de la sangre. Cuanto más largo sea el vuelo, mayor será el riesgo de trombosis. En particular, las personas con múltiples enfermedades previas y el consiguiente aumento del riesgo de trombosis deben asegurarse de levantarse regularmente durante los vuelos y activar los músculos de las piernas mediante varios ejercicios. también Medias de compresión y vendajes de compresión. Reducir en gran medida el riesgo de trombosis de las venas de las piernas y embolia pulmonar durante los vuelos.
Embolia pulmonar después de la cirugía
La cirugía aumenta el riesgo de trombosis venosa profunda y embolia pulmonar. El riesgo de esto depende principalmente de la duración de la operación y la consiguiente restricción de movilidad. Para reducir el riesgo, generalmente antes y después de una operación. Heparina administrado en forma de infusiones o inyecciones abdominales.
Las embolias pulmonares son raras después de operaciones cortas sin ninguna restricción posterior del movimiento.
Después de operaciones importantes y la prohibición de ponerse de pie después de la operación, las trombosis de las venas de las piernas y las embolias pulmonares son relativamente comunes a pesar de la administración de heparina. Sin embargo, como regla general, una embolia pulmonar grave se diagnostica y trata a tiempo mediante una estancia en la clínica y un buen seguimiento, por lo que el daño consecuente es raro.
Embolia pulmonar después de la quimioterapia
La quimioterapia puede aumentar el riesgo de embolia pulmonar y trombosis de las venas de la pierna porque la sangre es más propensa a la trombosis. Sin embargo, esto depende mucho del fármaco utilizado. Por ejemplo, aumente Lenalidomida- o Talidomida-que contienen quimioterapias, el riesgo es mayormente claro y, por lo tanto, siempre debe evitarse de la terapia con heparina estar acompañado.
Sin embargo, otros agentes tienen poco o ningún efecto sobre el riesgo de trombosis. Debe tenerse en cuenta que el cáncer subyacente generalmente también aumenta el riesgo de embolia pulmonar y, en consecuencia, el agente quimioterapéutico no tiene por qué ser la causa de una embolia pulmonar.
Embolia pulmonar por la píldora
Cualquiera que use la píldora anticonceptiva debe saber que la mayoría de las píldoras aumentan el riesgo de trombosis y, por lo tanto, el riesgo de embolia pulmonar.
Los ingredientes activos utilizados en las píldoras son los estrógenos y los gestágenos. Los preparados combinados se prescriben con mayor frecuencia en Alemania. El riesgo de trombosis cambia de un fármaco a otro, según la dosis del ingrediente activo respectivo que se utilice y la progestina que contenga la píldora. Las preparaciones combinadas con una dosis alta de estrógenos y gestágenos de la 3ª o 4ª generación aumentan el riesgo hasta cinco veces, mientras que las preparaciones de progestina pura apenas influyen en el riesgo de trombosis.
En combinación con otros factores de riesgo como fumar, el riesgo de trombosis puede aumentar significativamente más.
Embolia pulmonar por fumar
Fumar no solo aumenta el riesgo de diversas enfermedades pulmonares, sino que también aumenta ese Riesgo de trombosis claro. Esto también aumenta significativamente la probabilidad de embolia pulmonar en fumadores. La razón de esto es que fumar cambia la composición de la sangre y sus propiedades de flujo y causa daño vascular.
En particular, tomar la píldora al mismo tiempo aumenta significativamente el riesgo de embolia pulmonar y trombosis de las venas de la pierna, por lo que se debe evitar una de las dos.
Si deja de fumar, el riesgo de trombosis se normaliza nuevamente después de semanas o meses.
Factores de riesgo
Como causa de una embolia pulmonar en la mayoría de los casos, un Trombosis en la pierna (raramente aire, grasa o cuerpos extraños), los factores de riesgo de embolia pulmonar y trombosis se aplican igualmente:
- Operaciones (esp. articulación de cadera artificial y articulación de rodilla artificial)
- Obesidad
- Fumar
- Género (mujeres> hombres)
- Estilo de vida sedentario (vuelos de larga distancia = síndrome de clase económica)
- Parto
- Venas varicosas (Varicosis)
- Trastornos de la sangre (leucemia)
- Enfermedad cardíaca (esp. Fibrilación auricular)
- Medicamentos (especialmente anticonceptivos orales ("píldora”))
- Enfermedades tumorales (por ejemplo, cáncer de próstata o Cáncer de páncreas)
- Enfermedades hereditarias
- los Resistencia APC ("Mutación del factor V de Leiden") es la enfermedad hereditaria más común asociada con el riesgo de trombosis. El riesgo de trombosis es de 7 a 100 veces mayor (según la herencia).
- Deficiencia de antitrombina III (AT III) afecta principalmente a pacientes más jóvenes
- Proteína C y Proteína S - deficiencia *
Si estos factores anticoagulantes se reducen debido a una deficiencia congénita, la trombosis puede ocurrir en la adolescencia. - Hiperhomocisteinemia es una capacidad de degradación hereditaria alterada de la homocisteína con niveles muy elevados de homocisteína en la sangre. Las consecuencias incluyen un mayor riesgo de trombosis.
Todas las enfermedades hereditarias mencionadas se pueden diagnosticar mediante análisis de sangre.
- Enfermedades del hígado con formación alterada de factores de coagulación (p. ej. Cirrosis del higado)
Evolución de una embolia pulmonar
Una embolia pulmonar generalmente tiene su origen en un trombo (coágulo de sangre) que se encuentra en una vena profunda de la pierna. Antes de que este trombo se disuelva por completo y desencadene una embolia pulmonar que pone en peligro la vida de forma aguda, los coágulos de sangre más pequeños suelen separarse del trombo. Causan pequeñas embolias en los pulmones que, por lo tanto, rara vez se descubren.
Los síntomas como disminución de la capacidad de recuperación, dificultad para respirar, tos y mareos pueden ocurrir incluso con las embolias pequeñas y, por lo tanto, deben tomarse en serio. Si el trombo se afloja por completo, generalmente cierra un vaso pulmonar grande. Esto provoca dolor repentino en el pecho y dificultad para respirar. Además, la persona afectada puede sufrir un shock, que se expresa por un pulso muy aumentado. En este caso, se necesita atención médica inmediata. Incluso con la terapia iniciada rápidamente, es posible que la embolia pulmonar también dañe el corazón.
Debido al bloqueo de los vasos pulmonares, el corazón tiene que bombear contra una presión extremadamente alta. Sin embargo, debido a la falta de oxígeno a menudo presente, no puede hacer esto y puede descompensarse (no puede hacer el trabajo adicional necesario). Esta descompensación, que suele tener lugar en la mitad derecha del corazón, puede provocar una insuficiencia cardíaca permanente (insuficiencia cardíaca), que se asocia con un aumento considerable de la mortalidad (tasa de mortalidad).
Síntomas / quejas
No hay síntomas que sean indicativos inequívoca o inequívoca de una embolia pulmonar.
Los síntomas pueden ser:
- Corazón acelerado
- Dificultad para respirar
- Dolor de pecho, especialmente al inhalar
- sudor repentino
- toser
- fiebre
- Ansiedad (más bajo: Presión en el pecho: estas son las causas)
- pérdida repentina del conocimiento
Muchas embolias pulmonares, especialmente las más pequeñas, no presentan síntomas y solo pueden detectarse con exámenes especiales.
Leer más sobre los síntomas de la embolia pulmonar
Primeros signos de una embolia pulmonar.
La forma en que se manifiesta una embolia pulmonar depende de varios factores. Estos incluyen, entre otras cosas, el tamaño del coágulo y la parte afectada del pulmón, el suministro de sangre restante a la parte afectada del pulmón, la edad y las enfermedades previas de los afectados. Una pequeña embolia pulmonar puede pasar completamente desapercibida, especialmente en personas por lo demás sanas. Los síntomas típicos de la embolia pulmonar mayor son uno dificultad para respirar repentina y un aumento asociado de la frecuencia cardíaca y respiratoria.
Estos síntomas suelen aparecer de un momento a otro. A menudo uno va con eso gran miedo que puede convertirse en miedo a la muerte. Dependencia de la respiración, que se desarrolla con relativa rapidez dolor En el segmento pulmonar afectado o debajo del diafragma, aproximadamente 2/3 de los pacientes se describen con embolias más grandes.
Otro signo común de embolia pulmonar es toser. Debido a la muerte del tejido pulmonar, la tos también puede contener sangre.
Si el funcionamiento del corazón se ve tan afectado por la embolia que no se bombea suficiente sangre a través de la circulación del cuerpo, patear Problemas circulatorios con sudores, temblores y posiblemente pérdida del conocimiento.
Debido a la combinación de la falta de oxígeno y la sobrecarga cardíaca, las embolias pulmonares mayores son potencialmente mortales y pueden conducir rápidamente a la muerte si no se inicia el tratamiento. La mayoría de las embolias pulmonares graves y mortales son intermitentes. En el curso de pequeñas embolias pulmonares, se producen mareos, desmayos y palpitaciones una y otra vez durante horas o días. Si los síntomas se interpretan correctamente, generalmente se puede prevenir una embolia pulmonar importante.
¿Cuáles pueden ser los signos típicos de una embolia pulmonar?
La embolia pulmonar a menudo es difícil de reconocer porque sus síntomas son extremadamente inespecíficos y rara vez ocurren todos juntos. Los principales signos son dificultad para respirar y dolor en el pecho. Por lo general, estos ocurren repentinamente cuando la embolia se aloja en un vaso pulmonar. Además de la dificultad para respirar, puede ocurrir la llamada cianosis. Esto se expresa por el azul de las mucosas (especialmente los labios) y posiblemente de los dedos y se produce por falta de oxígeno.
La falta de oxígeno causada por una embolia también puede dañar el corazón. Una embolia pulmonar también puede aumentar la presión arterial en los vasos pulmonares. Por otro lado, el corazón tiene que bombear más intensamente, por lo que también utiliza más oxígeno. La combinación puede provocar insuficiencia cardíaca, aumento de la frecuencia cardíaca y disminución de la presión arterial. La combinación de una caída de la presión arterial y un aumento de la frecuencia cardíaca indica un estado de shock y también puede provocar mareos y sudoración. Los signos particularmente inespecíficos también pueden ser una tos seca o incluso toser sangre.
Embolia pulmonar y dolor.
La embolia pulmonar puede, pero es, dolor no muy característico y generalmente no es el síntoma principal. Su causa exacta aún no se comprende completamente.
Suele ocurrir al principio Dolor detrás del esternón que puede confundirse con un ataque cardíaco. Con el transcurso de los días, la irritación de las membranas pulmonares suele provocar un tipo de dolor diferente, cuya intensidad depende de la respiración.
Si se produce neumonía, el dolor puede empeorar. Es importante que también se consideren otras causas y se aclaren si el dolor persiste.
¿Puede el dolor de espalda ser un síntoma de embolia pulmonar?
Dolor de espalda son uno de los posibles síntomas de una embolia pulmonar. Principalmente ocurren en el área de la medio a la parte superior de la espalda donde la embolia pulmonar irrita las membranas pulmonares y puede provocar dolor.
El dolor de espalda no suele aparecer por separado sino que se acompaña de otros síntomas como dificultad para respirar o uno infección pulmonar acompañado. Ocurren con relativa rapidez y cambian de carácter en los próximos días, por lo que el dolor suele ser diferente a medida que avanza. A menudo se vuelven más fuertes con la inhalación y / o exhalación y deberían mejorar significativamente después de la administración de analgésicos.
Tos como síntoma de embolia pulmonar.
La tos es un síntoma común, aunque muy inespecífico, de la embolia pulmonar. Las embolias especialmente más pequeñas, por lo demás discretas, se expresan en una tos seca. Con embolias más grandes, también puede ocurrir tos con sangre. Por un lado, la tos se produce porque el coágulo de sangre atascado irrita directamente los pulmones. Además, hay un flujo sanguíneo reducido en el área detrás del vaso bloqueado. Esto puede causar inflamación en el área, lo que también causa tos. En el peor de los casos, incluso puede provocar neumonía.
Fiebre como síntoma de embolia pulmonar.
La fiebre es una complicación conocida de la embolia pulmonar. Por lo general, no ocurre inmediatamente al mismo tiempo que la embolia. En cambio, se hace sentir algún tiempo después. El desencadenante de esto es en la mayoría de los casos lo que se conoce como neumonía por infarto, es decir, neumonía que se produce después de un infarto pulmonar. Un ataque cardíaco describe una situación en la que el tejido no recibe suficiente sangre y, como resultado, sufre una falta de oxígeno y nutrientes. Esto es provocado por un coágulo de sangre en los pulmones. El área con suministro insuficiente también se denomina área de infarto. Debido al suministro insuficiente, la inflamación puede asentarse allí, dando lugar a síntomas como fiebre.
Sudores nocturnos como síntoma de embolia pulmonar.
Los sudores nocturnos son un síntoma extremadamente inespecífico, pero en la mayoría de los casos esto debe tomarse muy en serio. Los verdaderos sudores nocturnos son cuando alguien suda tanto por la noche que hay que cambiar el pijama y la ropa de cama. En el caso de una embolia pulmonar, existen dos posibles desencadenantes de los sudores nocturnos: por un lado, la embolia puede desencadenar posteriormente una neumonía, que se acompaña de fiebre y escalofríos. Las personas mayores, en particular, a menudo no tienen fiebre, sino que sufren sudores nocturnos. La insuficiencia cardíaca causada por la embolia pulmonar también puede provocar sudores nocturnos.
¿Hay embolias pulmonares desapercibidas?
En particular, los coágulos que solo cierran vasos pequeños y luego el cuerpo los descompone rápidamente pueden completamente desapercibido quedarse o causar solo una leve molestia. Los afectados suelen atribuirlos a otras causas.
Tomada de forma aislada, la embolia pulmonar pasa desapercibida o es menor no muy peligroso - Sin embargo, lo complicado es que a menudo le siguen otras embolias pulmonares, que son más grandes y pueden poner en peligro la vida. Por tanto, debe sospecharse una embolia pulmonar. siempre consultaba a un médico volverse. Se supone que aproximadamente la mitad de todas las embolias pulmonares pasan desapercibidas.
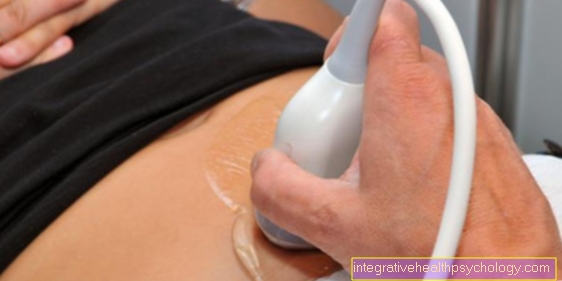
Diagnóstico de embolia pulmonar.

- Electrocardiograma
- Ecografía Doppler del corazón
- Medición de presión en la circulación pulmonar.
- Gammagrafía de perfusión de los pulmones con agregados de albúmina marcados con tecnecio
- Angiografía pulmonar (visualización de los vasos pulmonares)
- TC espiral
- Angiografía de subtarcción digital (DSA)
¿Cómo se puede reconocer una embolia pulmonar?
Una embolia pulmonar se presenta de manera diferente de un caso a otro y también depende del tamaño de los vasos que están bloqueados.
Los pacientes que se presentan tienen dificultades respiratorias de leves a graves hasta falta de aire.
Otros signos de una embolia pulmonar pueden incluir una nueva tos, Dolor en el pecho, mareo, Ansiedad con sudoración, como Insuficiencia circulatoria ser.
Un latido cardíaco irregular (Arritmia cardiaca) también puede ser una indicación de una embolia pulmonar. Si una pierna es nueva o recientemente hinchada, enrojecida, dolorosa y sobrecalentada, puede ser un Trombosis de las venas de las piernas que, junto con los otros síntomas descritos anteriormente, pueden indicar embolia pulmonar.
Al ingreso, un simple cuestionario den Puntuación de Wellshaciendo preguntas estandarizadas sobre qué tan grande es el riesgo de embolia pulmonar.
Además, una muestra de sangre puede aumentar la Dímeros D (Productos de fisión de la coagulación) se puede reforzar una sospecha. Por un Examen de TC o representación del Vasos pulmonares en resonancia magnética (Angiografía por resonancia magnética), así como una gammagrafía, a menudo se puede detectar una embolia. La gammagrafía de perfusión pulmonar implica la inyección de partículas radiactivas en una vena; Si una sección del pulmón está obstruida por un émbolo, esta parte del pulmón se presenta sin partículas radiactivas, ya que estas no pueden llegar a través del vaso cerrado. Otras herramientas de diagnóstico son la ecografía cardíaca (Ecocardiografía), el Electrocardiograma y el Radiografía de tórax.
Cambios en el electrocardiograma en una embolia pulmonar.
Si hay una embolia pulmonar, entre una cuarta parte y la mitad de los pacientes muestran cambios en el ECG. El número muestra que el ECG como herramienta de diagnóstico no es muy significativo y tiene una baja sensibilidad.
En otras palabras, esto significa que si el ECG es normal, una gran cantidad de pacientes todavía tienen embolia pulmonar. Un ECG más antiguo, que se produjo antes de que hubiera sospechas o síntomas de embolia pulmonar, puede ser útil para el médico tratante. En comparación con el ECG "reciente", los cambios individuales en el paciente pueden verse y describirse con mayor claridad.
La base para cambiar el EKG en caso de embolia pulmonar es que hay una carga de volumen y presión en el corazón derecho. Debido a la embolia de los vasos pulmonares, la resistencia en los pulmones aumenta y el corazón derecho tiene que ejercer más fuerza para bombear la sangre hacia los pulmones y a través de ellos.
Debido al mayor estrés en el corazón derecho, el EKG muestra un tipo correcto.
Otros cambios en el ECG pueden ser la formación de una configuración S1Q3 (Onda S en la derivación I y onda Q en la derivación III), una T negativa para las derivaciones V1-3 y un bloqueo de rama derecha incompleto o completo.
Estos cambios son en parte diferente pronunciado y visible. Por esta razón, el diagnóstico y la evaluación de un ECG solo debe realizarlos un médico.
Lea mucha más información sobre este tema en: Cambios en el electrocardiograma en una embolia pulmonar.
TC para embolia pulmonar
La tomografía computarizada, o TC para abreviar, es lo que es hoy investigación más importantesi se sospecha una embolia pulmonar. Al representar los vasos de los pulmones y, si está presente, el coágulo ubicado en ellos como parte de un llamado Angiografía por TC Se puede juzgar muy bien si hay una embolia pulmonar o no. Si los médicos no ven ningún coágulo en los vasos pulmonares en este examen, se puede decir con gran certeza que los síntomas no son causados por una embolia pulmonar.
Es importante que con una angiografía por TC Medios de contraste debe inyectarse en una vena, ya que es la única forma de mostrar el sistema vascular. El medio de contraste suele ser que contiene yodo y puede uno reacción alérgica así como desencadenar una tiroides hiperactiva. Por lo tanto, antes del examen se debe saber si existe una alergia conocida a los medios de contraste o una tiroides hiperactiva.
Dímeros D
Los dímeros D son proteínas que se liberan en la sangre cuando la sangre coagulada se disuelve. Por lo tanto, una simple herida, en la que la sangre se coagula y se descompone después de un tiempo, puede causar un ligero aumento de los dímeros D. Sin embargo, los trombos (coágulos de sangre) que se encuentran dentro de un vaso sanguíneo también se descomponen con el tiempo y pueden liberar dímeros D. Por tanto, estas proteínas son un valor sanguíneo importante para descartar la embolia pulmonar. Dado que las causas del aumento de los dímeros D son diversas, un valor elevado de dímero D no significa necesariamente que haya una embolia pulmonar. Por el contrario, si el valor es negativo (sin evidencia de dímeros D), se puede excluir la embolia pulmonar.
Lea más sobre el tema a continuación.: Dímeros D
¿Qué es la puntuación de embolia pulmonar?
Con la puntuación de embolia pulmonar, los pacientes se dividen en grupos de riesgo según varios parámetros. Los puntos se pueden calcular a partir de los siguientes factores: Para la edad hay el número de años de vida como puntos.Los puntos para sexo masculino (10 puntos), cáncer (30 puntos), insuficiencia cardíaca = insuficiencia cardíaca (10 puntos), pulso superior a 110 latidos por minuto (20 puntos), presión arterial sistólica = primer valor de presión arterial por debajo de 100 mmHg (30 puntos), frecuencia respiratoria superior a Se agregan 30 por minuto (20 puntos), temperatura corporal por debajo de 36 ° C (20 puntos), disminución del estado de conciencia (60 puntos) y saturación de oxígeno por debajo del 90% (20 puntos).
Para aquellos con menos de 85 puntos, el riesgo de morir es bajo. Por encima de eso, existe un mayor riesgo.
Clasificación de la embolia pulmonar

Puesta en escena del Embolia pulmonar.
Hay cuatro grados de gravedad.
- Etapa I: fácil
Clínica: solo a corto plazo o sin síntomas.
Fallo de circulación: <25% - Estadio II: moderado
Clínica: leve disnea y pulso acelerado.
Fallo de circulación: 25% - 50% - Estadio III: masivo
Clínica: falta de aire severa, colapso.
Fallo de circulación:> 50% - Estadio IV: grave
Clínica: como estadio III más shock
Fallo de circulación:> 50%
Embolia pulmonar bilateral
Los síntomas de una embolia pulmonar bilateral son básicamente los mismos que en una embolia pulmonar unilateral. Sin embargo, debido a que ambos pulmones están afectados, puede mucho mas dificil. La gravedad también depende del tamaño de los vasos afectados del pulmón respectivo.
Solo en la clínica los exámenes por imágenes pueden mostrar qué vasos están bloqueados por el coágulo y si solo uno o ambos pulmones están afectados. La siguiente terapia depende principalmente de la gravedad de la embolia pulmonar y del estado del paciente.
Tratamiento de la embolia pulmonar.
La terapia depende fundamentalmente del estadio.
La administración terapéutica de heparina es necesaria en todas las etapas. Heparina se administra a través de un llamado perfusor en una dosis constante a través de un acceso venoso.
Desde el Estadio II a IV se puede llevar a cabo una llamada terapia de trombólisis (teniendo en cuenta las contraindicaciones, por ejemplo, no después de operaciones recientes).
Los trombolíticos disuelven activamente la trombosis o la embolia pulmonar. Sea por ello Medicamento cómo:
- Estreptoquinasa
- Uroquinasa
- rt-PA (activador del plasminógeno tisular)
dado.
Un riesgo importante de esta terapia es que el paciente tiene una tendencia significativa a sangrar durante la terapia.
Desde el Estadio III a IV se puede realizar la denominada fragmentación del catéter. Este método solo está disponible en centros seleccionados. Se inserta un catéter a través del vaso sanguíneo (artería) avanzaron directamente a la embolia pulmonar y luego se trituraron mecánicamente.
A partir del estadio IV y en absoluto peligro de muerte, se puede intentar extirpar quirúrgicamente la embolia pulmonar.
En general, la embolia pulmonar va seguida de una terapia de coagulación permanente. Marcumar en. Marcumar inhibe el sistema de coagulación, lo que aumenta el tiempo que tarda la sangre en coagularse. Esto reduce el riesgo de desarrollar una trombosis.
¿Qué son los primeros auxilios para una embolia pulmonar?
Si se presentan signos agudos de embolia pulmonar, se necesitan medidas de primeros auxilios inmediatos para garantizar que la persona en cuestión tenga posibilidades de supervivencia. Las personas que están conscientes a menudo están muy inquietas, por lo que primero deben tranquilizarse.
Debido a la falta repentina de oxígeno y al impacto en el corazón, la persona debe moverse y hacer ejercicio lo menos posible. Por lo general, ayuda a acostar a la persona afectada. Sin embargo, la parte superior del cuerpo debe elevarse un poco. Es importante que se hable con la persona en cuestión para poder encontrar una posición cómoda.
Si la persona está inconsciente, se deben controlar periódicamente la respiración y el pulso. En caso de paro cardíaco, debe iniciarse inmediatamente la reanimación (reanimación). Consiste en alternar 30 compresiones torácicas y 2 donaciones de aliento.
Es importante no olvidar llamar al médico de urgencias (112) por la emoción. El médico de urgencias puede usar heparina (anticoagulante) para tratar el coágulo que lo causó. Además, generalmente se requieren oxígeno y analgésicos. Por lo general, el tratamiento adicional debe realizarse en el hospital.
Lisis en la embolia pulmonar
Una lisis (más precisamente "Fibrinolisis"O"Trombolisis“) En la embolia pulmonar se suele realizar en pacientes que se encuentran en un estado circulatorio inestable. Esto se puede ver, por ejemplo, en la presión arterial, la frecuencia cardíaca y la cantidad de oxígeno en la sangre. Su objetivo es disolver activamente el coágulo y así abrir el vaso cerrado lo más rápido posible. Para hacer esto, se pueden inyectar varios medicamentos en la vena de un paciente.
Una lisis siempre alberga que Riesgo de causar sangrado severo. Por ejemplo, no debe hacerse si recientemente se ha sometido a una cirugía mayor o si tiene una hemorragia cerebral.
Directrices
los Directrices 2010 aferrarse a ese derecho al comienzo de una sospecha de Puntuación de Wells debe determinarse para evaluar el nivel de riesgo de embolia pulmonar.
La disminución de los valores sanguíneos y la determinación de parámetros vitales como la presión arterial, el pulso y la temperatura son siempre parte del diagnóstico básico.
Luego se realiza una grabación en TC espiral hecho. En el siguiente paso, se puede realizar una gammagrafía de ventilación y perfusión para confirmar o descartar una posible sospecha. De acuerdo con la guía, también se puede realizar una angiografía por resonancia magnética, aunque el valor informativo de esta no está completamente probado. Con una ecocardiografía (Ultrasonido cardiaco), un electrocardiograma y una ecografía (Ultrasónico) de las venas profundas de las piernas, se puede completar el diagnóstico.
Las guías recomiendan la anticoagulación después de una embolia pulmonar durante 3 a 6 meses. Dependiendo de la causa de la embolia, la anticoagulación también se puede realizar durante un período de tiempo ilimitado.
Duración de la anticoagulación (tomando Marcumar)
Si se diagnostica una embolia pulmonar, Marcumar se usa generalmente en Alemania para diluir la sangre, también conocido como anticoagulación. La duración de la anticoagulación depende de la causa de la embolia pulmonar.
Si se puede identificar claramente una causa que fue solo temporal, por ejemplo, un viaje largo, inmovilidad después de una operación o una enfermedad temporal y grave, Marcumar generalmente puede descontinuado después de 3 meses volverse.
Si se produce una embolia pulmonar en un cáncer conocido, debe para toda la vida o al menos hasta que Marcumar esté curado.
Si no se puede determinar la causa, qué hacer a continuación depende de si un Trombosis de las venas de las piernas existía en el momento de la embolia pulmonar. En el caso de trombosis de las venas de las piernas en la cadera o el muslo cerca del tronco para toda la vida debe realizarse anticoagulación. En el caso de trombosis de las venas de la pierna en la parte inferior de la pierna lejos del tronco, se puede utilizar anticoagulación. 3 meses ser terminado.
Si se produce una embolia pulmonar o trombosis de las venas de la pierna repetidamente sin que se determine la causa, también se recomienda tomar Marcumar de por vida. La decisión final sobre la duración de la anticoagulación también incluye factores como enfermedades previas y el riesgo de sangrado, por lo que la duración de la anticoagulación es en última instancia una decisión individual del médico tratante.
Complicaciones
Las complicaciones de la embolia pulmonar pueden incluir:
- Insuficiencia cardíaca derecha (insuficiencia cardíaca derecha)
- Si el corazón derecho está sobrecargado, se pueden desarrollar arritmias cardíacas potencialmente mortales, especialmente en embolias pulmonares graves.
- Las pequeñas embolias pulmonares recurrentes conducen a insuficiencia cardíaca derecha progresiva (insuficiencia cardíaca derecha) con un pronóstico igualmente desfavorable.
- Puede encontrar más información sobre este tema en: Insuficiencia cardíaca
- Inflamación de las mamas (pleuresía) debido a una mala circulación sanguínea.
- Muerte (necrosis) de la parte del pulmón que no recibe sangre (infarto de pulmón): el resultado puede ser una tos con sangre
- Inflamación de los pulmones (neumonía).
Embolia pulmonar con neumonía
Una posible complicación de la embolia pulmonar es la infección pulmonar. A menudo se desarrolla en áreas de los pulmones que han muerto al menos parcialmente debido a la oclusión vascular, la llamada Infarto pulmonar.
El infarto pulmonar y la neumonía no son comunes en la embolia pulmonar. Algunos de ellos son difíciles de detectar porque pueden expresarse de manera muy parecida a una embolia pulmonar. Los indicios de que además de la embolia también hay neumonía son, por ejemplo, esputo amarillo purulento, fiebre alta de larga duración y niveles muy elevados de inflamación en la sangre. Como regla general, la neumonía empeora significativamente la condición del paciente, retrasa la recuperación o incluso conduce a la muerte.
Lea más sobre esto en: Signos de neumonía
profilaxis
Dado que la embolia pulmonar casi siempre es el resultado de una trombosis, todas las medidas profilácticas para la trombosis también se aplican a la embolia pulmonar:
- Usar medias de compresión antes de las operaciones o después del parto
- Uso de fármacos anticoagulantes (p. Ej., Heparina) durante la cirugía o anticoagulantes orales (p. Ej., Marcumar) después de una trombosis
- Evitación de los factores de riesgo anteriores
- En el caso de embolias pulmonares recurrentes, se inserta una llamada pantalla de kava: se implanta una especie de tamiz en la vena más grande (vena cava) que conduce al corazón. Este tamiz captura los trombos flotantes de la trombosis de la vena de la pierna y la trombosis de la vena pélvica para que no puedan llegar a los pulmones.
- Ejercicio regular y suficiente para asegurar un buen suministro de sangre a las venas de las piernas, evitar largos períodos de estar sentado con las rodillas dobladas
- Beba lo suficiente para evitar que la sangre se espese
Prevención de la embolia pulmonar.
Una embolia pulmonar puede afectar a cualquier persona, aunque hay ciertos grupos de pacientes que tienen un mayor riesgo de desarrollar una embolia.
Sin embargo, estos grupos de riesgo pueden reducir el riesgo tomando medidas profilácticas. Si existen enfermedades que aumentan el riesgo de trombosis (como cáncer, trastornos hormonales, mutaciones alrededor del sistema de coagulación y otros) Puede estar indicada medicación permanente con anticoagulantes.
Aquí hay diferentes grupos de drogas, por lo que las cumarinas se usan a menudo aquí. En Alemania, la cumarina Marcumar® es el medicamento que se receta con más frecuencia. Dado que es oral (por la boca) se puede ingerir y no es necesario inyectar, es muy adecuado para medicamentos de larga duración o permanentes. Al tomar Marcumar®, es muy importante estar siempre atento al valor de INR.
Lea más sobre el tema aquí: INR
Es muy importante usar medias de compresión, ya que esto evita que la sangre se acumule en las piernas y cause trombos.
Especialmente cuando hay factores de riesgo que no se pueden eliminar, como la mutación del Factor V Leiden, los factores de riesgo innecesarios como el tabaquismo deben evitarse a toda costa.
Antes de viajes largos, se debe consultar a un médico para una anticoagulación única (Anticoagulante) con heparina, especialmente si el paciente tiene uno más o más factores de riesgo.
Otras medidas profilácticas muy simples son evitar suficiente ejercicio y largos períodos de estar sentado. También debe asegurarse de que se beban suficientes líquidos.
Lea también nuestro tema: Prevención de la embolia pulmonar.
¿Cuándo podré volver a volar después de una embolia pulmonar?
No existe un consenso claro sobre cuánto tiempo no se debe volar después de una embolia pulmonar. Principalmente se recomienda alrededor de 6 meses esperar antes de tomar otro vuelo después de una embolia pulmonar. Sin embargo, el riesgo de tener una embolia pulmonar nuevamente depende de muchos factores. Por tanto, un Doctor consultado quien puede evaluar el riesgo de trombosis en función del tipo de embolia pulmonar, la condición actual del paciente, enfermedades previas y la duración del vuelo y asesorar en consecuencia.
En principio, sin embargo, debe intentarse mantener el riesgo de una nueva embolia pulmonar lo más bajo posible porque la probabilidad de daño consecuente grave es alta. Por lo tanto, durante períodos prolongados después de una embolia pulmonar, se debe tener cuidado de elegir destinos de viaje en una relativa proximidad o tomar medidas de precaución para reducir el riesgo de trombosis durante un vuelo. Estos incluyen, por ejemplo, medias de compresión e inyección de heparina.
pronóstico
El pronóstico de una embolia pulmonar depende fundamentalmente del tamaño de la embolia y la duración de su existencia y de los episodios embólicos recurrentes.
Con una terapia constante, la probabilidad de una nueva embolia pulmonar se puede reducir en gran medida. El objetivo aquí es prevenir la formación de una trombosis.
Sin más terapia existe un gran peligro de que el evento se repita (¡¡¡probabilidad del 30% !!!).
Usted también puede estar interesado en: ¿Cuáles son las posibilidades de supervivencia con una embolia pulmonar?
Duración de la estancia hospitalaria
La duración de la estancia hospitalaria depende en gran medida del estado del paciente. Si la embolia pulmonar es pequeña y se trata rápidamente, los pacientes generalmente pueden Despues de unos dias Permanezca en la sala normal para que le den el alta.
Los pacientes que se encuentran en una condición potencialmente mortal por una embolia pulmonar grave a veces tienen que varias semanas pasar en cuidados intensivos hasta que estén fuera de peligro.
A menudo, a pesar de una mejora significativa en su condición, los pacientes son unos días para monitorear dejar en la estación. La razón de esto es que las complicaciones como la reanudación de la embolia pulmonar o la neumonía ocurren especialmente en los primeros días después de la embolia pulmonar.
Duración de la recuperación
El tiempo que lleva recuperarse de una embolia pulmonar varía mucho de un paciente a otro. Después de pequeñas embolias pulmonares y la terapia iniciada rápidamente, los afectados a menudo se sienten bien nuevamente después de unos días, mientras que las grandes embolias pulmonares con tratamiento posterior pueden causar síntomas como debilidad, fatiga rápida y dificultad para respirar incluso semanas después de la hospitalización o incluso síntomas permanentes.
Los pacientes jóvenes suelen recuperarse más rápido que los pacientes mayores. Las condiciones preexistentes del corazón o los pulmones pueden retrasar la recuperación. Si se presentan complicaciones como neumonía o daño cardíaco permanente, la recuperación también puede llevar mucho más tiempo.
Duración de la incapacidad laboral
La duración de la incapacidad laboral depende en gran medida de la gravedad de los síntomas, el curso de la recuperación y el tipo de trabajo. La duración generalmente la decide el médico de familia en función del bienestar del paciente. En el mejor de los casos, ya puede después Pocos diás trabajo para reanudar. En particular, las actividades que no son físicamente agotadoras no requieren una licencia por enfermedad más prolongada si la persona en cuestión ya no muestra ningún síntoma.
La embolia pulmonar grave puede resultar en incapacidad para trabajar Por meses Duran. Muchas personas enfermas muestran fatiga rápida incluso semanas después de su estadía en el hospital, en el peor de los casos de forma permanente, después de poco esfuerzo. En el caso de actividades físicamente exigentes, esto puede significar semanas de incapacidad para trabajar. Algunos pacientes incluso quedan incapacitados permanentemente después de una embolia pulmonar grave, especialmente si surgen complicaciones.
¿Cuáles son las posibilidades de supervivencia después de una embolia pulmonar?
Las posibilidades de supervivencia después de una embolia pulmonar dependen en gran medida de qué parte de la vasculatura pulmonar se ve afectada y qué complicaciones ocurren. La embolia pulmonar se divide básicamente en cuatro grados de gravedad.
En la gravedad I, las posibilidades de supervivencia son mejores. Por lo general, solo las ramas pequeñas se ven afectadas y la embolia no afecta la función cardíaca. El grado de gravedad II se caracteriza por una insuficiencia cardíaca derecha incipiente. Las arterias algo más grandes están bloqueadas, lo que crea una mayor presión en los vasos. Por otro lado, el ventrículo derecho tiene que bombear, lo que se nota en una función modificada. Aquí la tasa de supervivencia es superior al 75%. En la gravedad III, las personas afectadas sufren un shock, la presión arterial desciende y el pulso aumenta al mismo tiempo. Debido a que una de las arterias principales de los pulmones se ve afectada por la embolia, el cuerpo no puede absorber suficiente oxígeno. Menos del 75% de los afectados sobreviven a esta embolia pulmonar. El nivel de gravedad más peligroso es el cuarto. Las personas afectadas deben ser reanimadas porque el corazón deja de latir debido a la falta de oxígeno.Menos de la mitad de los afectados sobrevivieron a este evento.
¿Puede una embolia pulmonar ser fatal y con qué frecuencia ocurre?
La embolia pulmonar es una afección extremadamente grave y grave. Dependiendo de la gravedad, hasta el 50% de los afectados mueren. La tasa de muerte es particularmente alta cuando se ven afectadas grandes ramas de la vasculatura pulmonar. Si una embolia solo se ha establecido en ramas más pequeñas, la supervivencia depende de la función del corazón. Si el corazón puede compensar los cambios en los vasos, la embolia termina fatalmente en menos del 25% de los casos. Si el corazón también se ve afectado, es del 25 al 50%. Las embolias muy pequeñas también pueden causar un curso crónico que generalmente no se nota durante años. Aquí los tiempos de supervivencia son significativamente más largos que con la embolia pulmonar aguda.
¿Cuáles son las consecuencias de una embolia pulmonar?
Las consecuencias más peligrosas de una embolia pulmonar ocurren cuando el corazón también se ve afectado. A menudo, un gran trombo (coágulo de sangre) bloquea una arteria pulmonar. Esto no solo hace que el cuerpo ingiera muy poco oxígeno. Además, hay una presión más alta en los vasos pulmonares, contra la cual la mitad derecha del corazón en particular tiene que bombear.
La combinación de una mayor carga de trabajo y menos oxígeno puede dañar gravemente los músculos del corazón y provocar insuficiencia cardíaca, que en el peor de los casos puede ser fatal. Otra complicación ocurre cuando el tejido pulmonar no recibe un suministro adecuado de sangre (y por lo tanto de nutrientes) durante un largo período de tiempo. Este suministro insuficiente también se conoce como infarto de pulmón. Las áreas afectadas pueden inflamarse, causando lo que se conoce como neumonía por infarto (neumonía causada por un infarto pulmonar). En particular, si los pulmones y el corazón ya están debilitados por la embolia, la neumonía adicional puede tener consecuencias fatales.
Embolia pulmonar durante el embarazo
La embolia pulmonar es una de las causas más comunes de muerte durante el embarazo.
Durante el embarazo y después del parto, las mujeres tienen un riesgo mucho mayor de embolia pulmonar. Las razones de esto son que en el proceso de embarazo el cuerpo de la mujer pasa por cambios extremos.
- Por un lado, la composición de la sangre cambia, lo que aumenta el riesgo de formación de trombos.
- Por otro lado, el útero agrandado presiona los vasos en la parte inferior del abdomen y el área pélvica, lo que cambia o ralentiza el flujo sanguíneo; esto también es un factor de riesgo de trombosis.
- Otra razón es que las mujeres simplemente se mueven menos y se acuestan más durante el embarazo.
Para la profilaxis, la mujer embarazada puede usar anticoagulantes (Administración de anticoagulantes) volverse. Esto debe continuarse durante un cierto período de tiempo después del nacimiento (6 semanas si se ha producido una embolia). Las cumarinas (Marcumar®) no deben usarse para inhibir la coagulación durante el embarazo, ya que pueden atravesar la barrera placentaria, es decir, también atraviesan el útero hacia la circulación del feto, donde pueden causar daños en el desarrollo.
Una vez que ha expirado una embolia, las heparinas generalmente se inyectan en las venas durante una semana. A continuación, puede cambiar a heparinas de bajo peso molecular, que tienen la ventaja de que pueden inyectarse por vía subcutánea (en el tejido subcutáneo, por ejemplo, en el abdomen o las nalgas).
Sin embargo, no todas las mujeres necesitan ser tratadas con heparinas por principio. Es importante usarlo en mujeres cuyas familias están familiarizadas con trombosis, embolias y enfermedades genéticas que las favorecen. También es fundamental para las mujeres que ya han tenido una embolia. También deben prestar especial atención a los posibles síntomas de embolia pulmonar.
Leer más sobre el tema:
- Embolia pulmonar en el embarazo
- Trombosis en el embarazo









.jpg)