Mielopatía
definición
Una mielopatía es una Daño a las células nerviosas de la médula espinal. El término médico se forma a partir de las dos palabras griegas antiguas myelon - médula y pathos - sufrimiento. Dependiendo de la causa del daño de la médula espinal, se hace una distinción entre diferentes formas. La ubicación del daño en la médula espinal es decisiva para los síntomas; si la médula espinal de la columna cervical, torácica o lumbar está afectada. La sección dañada de la médula espinal ya no puede realizar su función normal y llega a fallas neurológicas como parálisis o trastornos sensoriales. El diagnóstico se realiza mediante técnicas de imagen (como la resonancia magnética). La terapia depende de la causa de la mielopatía.
Síntomas
Los síntomas de la mielopatía pueden ser excelentes. diverso ser y depender principalmente de la región el daño de la médula espinal. La causa de la mielopatía también puede influir en los síntomas clínicos.
Se aplica a todas las formas de mielopatía que las secciones de la médula espinal dañadas ya no pueden realizar su función correctamente en el sistema nervioso, por lo que se vuelve demasiado síntomas de insuficiencia neurológica viene. Por un lado, estos son Alteraciones sensoriales como hormigueo o entumecimiento. Por otro lado, los pacientes se quejan de trastornos del sistema musculoesquelético como Debilidad muscular hasta la parálisis de los músculos. Esto puede afectar los músculos de los brazos y las piernas. Esto puede provocar trastornos de la marcha. Además de los trastornos de la movilidad, también pueden Problemas para vaciar el intestino o la vejiga. (Trastorno de vejiga y recto) ocurrir. En el caso de las hernias de disco, tradicionalmente también hay un dolor intenso en la sección afectada de la columna, que puede irradiarse a los brazos o piernas en ambos lados.
causas
El daño a la médula espinal puede ser causado por una variedad de mecanismos.
En el Mielopatía por compresión la presión sobre el tejido daña la médula espinal. Esta presión puede deberse, entre otras cosas, a Tumores como metástasis de tumores espinales o meníngeos. No son infrecuentes Discos herniados la causa. A medida que el núcleo interno del disco intervertebral se desliza hacia el canal espinal, se ejerce presión sobre la médula espinal en el interior. Un estrechamiento del canal espinal como un Estenosis espinal también puede causar mielopatía por compresión. Una causa más rara es que Osteosclerosisdonde hay un estrechamiento del canal espinal debido a la formación excesiva de tejido óseo.
Además de la mielopatía por compresión, también hay una disminución del flujo sanguíneo Daño a las células nerviosas de la médula espinal. Los trastornos circulatorios ocurren con malformaciones vasculares o constricciones vasculares (Estenosis). Incluso con uno pérdida aguda de sangre un shock puede provocar un suministro insuficiente de la médula espinal. Estas formas de mielopatía causadas por trastornos circulatorios también se denominan mielopatía vascular.
El tercer grupo es el Mielopatía por radiaciónque puede dañar la médula espinal durante la radioterapia.
Puede recorrer un largo camino Fractura vertebral causar una lesión en la médula espinal.
Estenosis espinal
El canal espinal es un canal formado por los arcos vertebrales en la parte posterior de la columna; la médula espinal corre por él. La estenosis es, por tanto, el estrechamiento de este canal. Esto puede deberse, por ejemplo, a la formación de hueso nuevo que se produce con la edad como parte de cambios degenerativos, por lo que estas adiciones osteofíticas llegan al canal espinal y desplazan las fibras nerviosas de la médula espinal.
Un síntoma típico de la estenosis espinal es que después de una corta distancia hay que restringir la marcha debido al dolor. Considerando que no se dan quejas para el ciclismo. Esto se basa en la postura inclinada hacia adelante, que alivia la médula espinal.
Se realiza una resonancia magnética para establecer el diagnóstico. Terapia quirúrgica para eliminar el exceso de hueso en el canal espinal para que la médula espinal tenga más espacio.
Si está más interesado en el tema, lea: Estenosis espinal
diagnóstico
La anamnesis ya proporciona indicios de una mielopatía existente. Es importante informarse sobre síntomas específicos como parálisis, trastornos de sensibilidad o dolor en la columna. El examen clínico aporta mayor seguridad, ya que, por ejemplo, los reflejos pueden ser llamativos y el patrón de la marcha cambia.
Para confirmar el diagnóstico, se utiliza la tomografía por resonancia magnética como imagen de diagnóstico. Una angiografía espinal es útil para preguntas especiales, como la sospecha de mielopatía vascular. También puede estar indicada la mielografía. En este procedimiento, se inyecta un agente de contraste en el canal espinal bajo imágenes de rayos X para mostrar las condiciones espaciales de la médula espinal y los nervios emergentes.
Si está interesado en más procedimientos de diagnóstico por imágenes, lea: Resonancia magnética de la columna y Mielografía
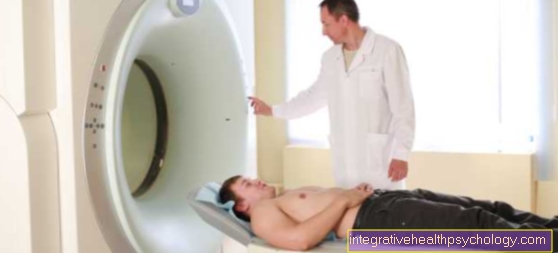
Resonancia magnética
La tomografía por resonancia magnética es el método de examen más importante para determinar la mielopatía. Por un lado, las estructuras que comprimen la médula espinal, como una hernia de disco o tumores, pueden verse mediante resonancia magnética. También se pueden mostrar cambios vasculares.
Por otro lado, las regiones de la médula espinal dañadas se pueden distinguir del tejido nervioso sano en la imagen de resonancia magnética. Si tiene preguntas sobre las estructuras óseas, la tomografía computarizada puede ser útil como complemento en casos individuales.
¿Qué es una señal de mielopatía?
El término señal de mielopatía proviene de imágenes de diagnóstico. Los radiólogos lo utilizan principalmente para describir exámenes de resonancia magnética (MRT). Se habla de una señal de mielopatía si hay una indicación de daño a la médula espinal (mielón) en la imagen. Este puede ser el caso, por ejemplo, de un edema (acumulación de líquido) o un tumor en la médula espinal. Una señal de mielopatía no es específica, es decir ocurre independientemente de la causa del daño de la médula espinal.
Por tanto, el daño de la médula espinal solo puede ser temporal. El paciente no siempre presenta síntomas graves. Por tanto, además de una señal de mielopatía, su causa y las quejas del paciente son determinantes para la terapia. La médula espinal no se puede evaluar muy bien en una radiografía convencional. Incluso en un examen por TC, no se puede descartar con absoluta certeza el daño a la médula espinal. Por lo tanto, el examen de resonancia magnética es el método de elección para diagnosticar la mielopatía.
También hay más información disponible en: Resonancia magnética de la columna
Tratamiento de la mielopatía
Dependiendo de la causa de la mielopatía, se hace una distinción entre varias opciones de terapia.
En primer lugar, existe la posibilidad de terapia conservadoraque está orientado a los síntomas. Si hay dolor, el paciente recibe Analgésico, por lo que el llamado AINE (medicamentos antiinflamatorios no esteroideos tales como ibuprofeno, diclofenaco) son particularmente adecuados, ya que estos también tienen efectos antiinflamatorios y descongestionantes. Un fármaco relajante muscular a menudo también alivia los síntomas. Además hay uno tratamiento de fisioterapia para usar.
El original causa principal la mielopatía debe principalmente Operacional tratado de modo que, por ejemplo, en la mielopatía por compresión, se elimine la presión sobre la médula espinal.
Como regla general, el pronóstico de la enfermedad es mejor si el diagnóstico se realiza temprano y se inicia la terapia adecuada. El mas rápido se contrarresta el daño a las células nerviosas afectadas, cuanto mayor sea la probabilidad que la sección de la médula espinal correspondiente es nuevamente regenerado lata.
Enfoque operacional
Durante una intervención quirúrgica en la columna, se intenta aliviar la médula espinal dañada por la presión. Aquí se utilizan varias técnicas quirúrgicas, con una distinción entre acceso frontal y posterior. Por ejemplo, en el área de la columna cervical, ahora se elige con mayor frecuencia el acceso desde el frente, con el paciente en decúbito supino sobre la mesa de operaciones durante la operación.
Antes de realizar la incisión en la piel, se comprueba la posición de la vértebra que se va a operar mediante un dispositivo de rayos X móvil. Para llegar al área afectada, las estructuras en la parte frontal del cuello, como los músculos, la glándula tiroides o los grandes vasos sanguíneos, se apartan. Ahora puede eliminar el exceso de tejido en el área del canal espinal con instrumentos especiales. Si no se puede conservar el disco intervertebral, se utiliza un espaciador de cerámica o titanio. Si llena este marcador de posición con sustancia ósea, puede conectar los dos cuerpos vertebrales contiguos entre sí y así lograr una buena estabilidad.
El procedimiento se realiza siempre en régimen de internación y bajo anestesia general. Dependiendo de la complejidad, tarda entre una y varias horas. El tratamiento de rehabilitación debe seguir después de la estancia hospitalaria. Se necesitan hasta 4 meses hasta que la columna esté completamente elástica nuevamente después de la operación.
curso
El curso de una mielopatía puede ser muy diferente según la causa. Se hace una distinción básica entre una forma aguda y una progresiva.
Agudo significa algo que ocurre rápida o repentinamente desarrollo repentino de síntomas manifestado. La causa puede ser, por ejemplo Hemorragia estar en el canal espinal después de un trauma. Además, el Interrupción del suministro de sangre provocar mielopatía aguda a través de un ataque cardíaco. A veces, los discos herniados también se expresan en forma aguda.
Dado que la mielopatía en un prolapso de disco pero generalmente progresa lentamente, luego se habla de un curso progresivo. Esto también es con Tumores el caso, que suele crecer en el canal espinal con el tiempo y desplazar lentamente la médula espinal. Esto solo conduce gradualmente a aumento de los déficits neurológicos. también cambios degenerativos en los huesos que crecen en el canal vertebral solo dan lugar a síntomas en el curso de la enfermedad. Este desarrollo de síntomas, a menudo insidioso, es lo que hace que la enfermedad sea tan insidiosa. Un diagnóstico y una terapia tempranos son de importancia decisiva para el éxito de la curación.
Características especiales de las diferentes ubicaciones.
Columna cervical
La mielopatía de la columna cervical se conoce en términos técnicos como mielopatía cervical. Es la forma más común de mielopatía y suele ser insidiosa. La causa suele ser la compresión. La médula espinal está dañada por una hernia de disco en el área del cuello. La formación de hueso nuevo también ocurre con cambios articulares degenerativos (adiciones osteofíticas). Dado que el espacio en el canal espinal es limitado, los haces de células nerviosas en la médula espinal también se desplazan. Los síntomas pueden ser tanto trastornos sensoriales como trastornos motores, afectando brazos y piernas.
Durante el examen clínico, el paciente se queja de sensaciones anormales en los brazos cuando la cabeza se inclina pasivamente hacia adelante. En este caso se habla de un positivo Signo de Lhermitte. La intervención neuroquirúrgica precoz es la terapia de elección. Cuanto más rápido se haga el diagnóstico y se administre al paciente la terapia adecuada, mejor será la evolución. En el caso de una hernia de disco aguda, las posibilidades de que los síntomas al menos retrocedan en gran medida no son malas.
Si tiene más interés en este tema, consulte nuestro próximo artículo en: Mielopatía cervical
Columna torácica
La mielopatía en el área de la columna torácica está en el lenguaje técnico como mielopatía torácica designado. Los síntomas y el curso son similares a los de la columna cervical. Los síntomas suelen aparecer de forma gradual. Se producen trastornos de sensibilidad y debilidad muscular en brazos y piernas. Esto a menudo conduce a una Deterioro del patrón de la marcha. Alteraciones en el vaciado de la vejiga y el intestino. también son comunes. Si la enfermedad no se puede detener en su curso, existe peligroeso es un Síndrome parapléjico desarrollado.
La enfermedad se trata según la causa. En el caso de hernias discales o tumores, la cirugía suele ser esencial. En general, sin embargo, es mielopatía torácica significativamente menos a menudo que la forma cervical.
Se puede encontrar más información sobre el tema en:
- Médula espinal
- Estenosis espinal
- prolapso de disco
- Neuralgia
- Daño en el nervio
- Enfermedades degenerativas de la columna